В статье рассказывается о механизме дыхания здорового человека, о причинах респираторных проблем у людей со СМА, а также о методах диагностики и помощи при проблемах с дыханием.
Как дышит здоровый человек?
В нашем дыхании участвуют две основные группы мышц: межреберные мышцы и диафрагма. Межреберные мышцы находятся между ребрами и расширяют грудную клетку на вдохе при наполнении (надувании) легких воздухом.
Диафрагма — это куполообразная мышца, расположенная в нижней части грудной клетки. Она также помогает грудной клетке опускаться вниз для того, чтобы легкие наполнялись (надувались) воздухом.
При нормальном дыхании диафрагма и межреберные мышцы работают вместе. Расширяя объем грудной клетки, они позволяют легким наполниться воздухом на вдохе. Затем кислород, содержащийся в этом воздухе, из легких разносится кровью по всему телу. Во время выдоха углекислый газ выталкивается легкими наружу.
Почему людям со СМА сложно дышать?
У человека со спинальной мышечной атрофией постепенно слабеют мышцы, которые нужны для дыхания. О причинах мышечной атрофии при СМА вы можете узнать в разделах Генетика и Лекарства. Время появления и тяжесть дыхательных нарушений зависит от типа СМА.
При СМА 1 типа дыхательная недостаточность появляется в течение первого года жизни.
При СМА 2 проблемы с дыханием обычно возрастают к 10 -14 годам.
При СМА 3 нарушения дыхания могут быть заметны уже в подростковом или во взрослом возрасте.
Из-за слабости мышц дети со СМА начинают дышать животом и диафрагмой
Более сильная диафрагма становится основной мышцей, используемой при дыхании. Из-за слабости межреберных мышц грудная клетка не может расширяться в стороны. Однако диафрагма остается сильной и тянет грудную клетку вниз. Это приводит к так называемому «дыханию животом» — когда на вдохе у ребенка вместо грудной клетки расширяется живот.
У детей со СМА часто бывает «колоколообразная» грудная клетка. У основания она шире, чем в верхней части. Это происходит потому что слабые межреберные мышцы не помогают верхней части груди нормально расширяться во время дыхания, а диафрагма тянет грудную клетку вниз.
У детей со СМА также встречается воронкообразная грудная клетка («pectus excavatum»), когда грудина — кость в середине груди — вдавливается внутрь. Когда диафрагма тянет грудную клетку вниз, грудина также втягивается.
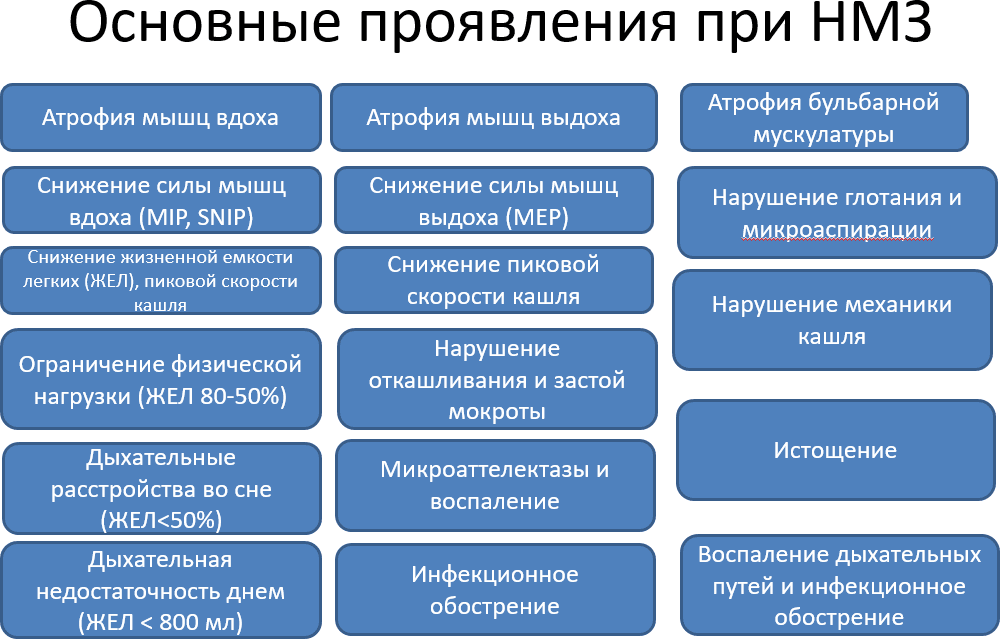
Все это приводит к тому, что у людей со СМА развивается дыхательная недостаточность. У человека появляются одышка, усталость, долгий сон не приводит к отдыху и прибавке сил. Напротив, человеку нужно несколько часов, чтобы прийти в себя после сна. Снижается работоспособность и способность учиться, а в тяжелых случаях человек вообще не может дышать без респираторной поддержки.
Основные проблемы с дыханием у людей с со СМА можно увидеть на картинке.
Кому и когда нужна респираторная поддержка?
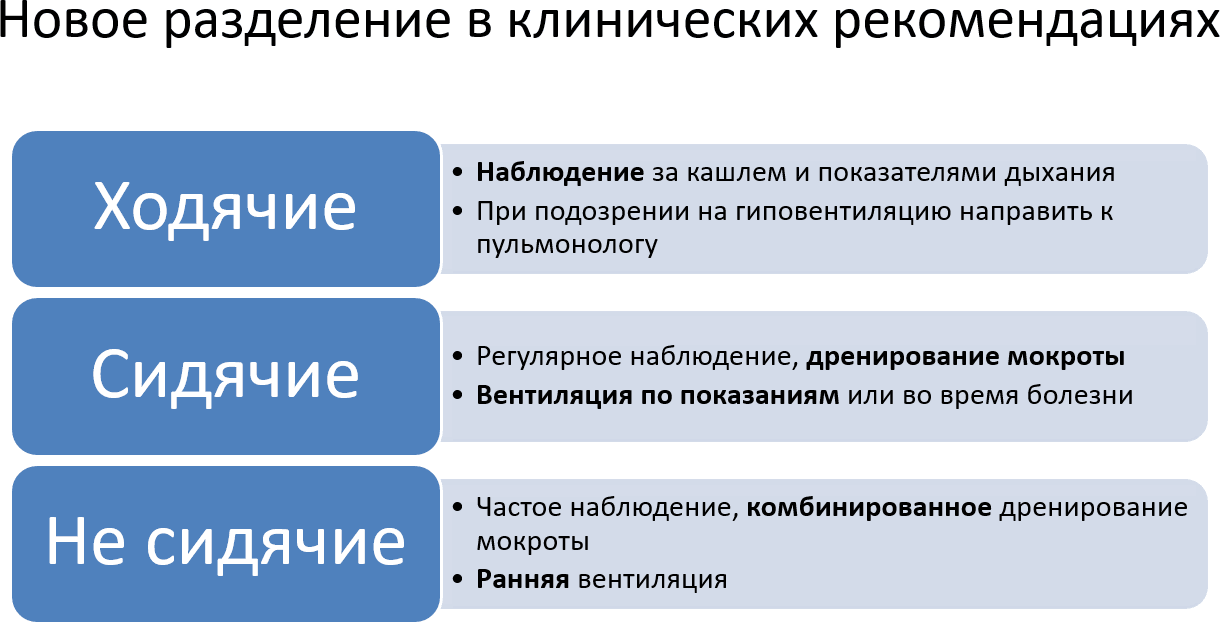
Чаще всего пациентов со СМА делят по их двигательным возможностям: человек может ходить, сидеть или только лежать.
Однако по мнению кандидата медицинских наук доцента кафедры пульмонологии ФДПО РНИМУ им. Н.И. Пирогова, врача-пульмонолога Василия Штабницкого при оценке дыхательных возможностей пациента следует ориентироваться не на тип СМА, указанный при постановке диагноза, а на реальное состояние человека. Базовый подход к респираторной поддержке людей со СМА можно увидеть на рисунке.
До появления лекарственной терапии респираторные проблемы у людей со спинальной мышечной атрофией могли только возрастать. Но сейчас с появлением лекарств, которые приостанавливают развитие болезни и могут даже несколько улучшить состояние ребенка, иногда можно наблюдать т улучшение дыхания у людей со СМА.
Однако при естественном течении болезни у больных со СМА постепенно снижается объем легких, грудная клетка деформируется, и человек не может выдохнуть весь объем воздуха. Из-за атрофии мышц пациент не может продуктивно кашлять и удалять мокроту и слизь из органов дыхания.
Поэтому одна из главных задач при респираторной поддержке — подбор необходимого минимума медицинской аппаратуры, которая помогает решить проблемы с дыханием у пациента.
Не сидячие
Вентиляция
- Раннее назначение НИВЛ у всех младенцев с симптомами
- Чтобы быть готовым
- Предотвратить ДН
- Поддержать рост грудной клетки
- Уменьшить одышку
- CPAP скорее может навредить чем помочь
- Подбор минимум двух масок
- ИВЛ индивидуальное решение
Сидячие
Вентиляция
- У всех пациентов с симптомами
- Всем пациентам необходимо проведение сомнологического исследования
- Трахеостома должна использоваться гораздо реже
Для тех пациентов, кто может сидеть, НИВЛ назначается по показаниям. Очень важно предупреждать возможные респираторные осложнения и инфекции. При этом ИВЛ используется гораздо реже.
Ходячие
Оценка
- Оценка эффективности кашля
- Оценка симптомов дыхательных расстройств во сне
- Оценка дыхания перед операцией
Никаких проактивных вмешательств не требуется
Здесь главная задача — оценить эффективность кашля, качество дыхания во сне и оценка дыхания перед операциями. При необходимости ходячим пациентам со СМА тоже оказывается респираторная поддержка.
Как узнать, есть ли у человека со СМА дыхательная недостаточность?
Среди медиков до сих пор нет единого мнения о том, что такое дыхательная недостаточность или гиповентиляция. Ниже представлены 8 определений этого понятия, которые основываются на различных измерениях показателей, связанных с дыханием у человека.
8 определений гиповентиляции
- Дневная гиперкапния – PaCO2 ≥ 45 мм рт ст
- Дневной избыток оснований – BE ≥ 4 ммоль/л
- Ночная сатурация ≤ 88% в течение 5 минут подряд
- Средняя сатурация < 90%, или сатурация < 90%, в течение 10% и более от времени сна
- PtCO2 > 55 мм рт ст, в течение ≥ 10 минут
- Рост PtCO2 ≥ 10 мм рт ст по сравнению с дневными показателями
- Пиковый показатель PtCO2 ≥ 49 мм рт ст
- Средний PtCO2 > 50 мм рт ст
Кроме того, нужно обращать внимание на то, как часто человек дышит, есть ли у него признаки недостатка дыхательной недостаточности (слабость, снижение внимания и работоспособности, использование при дыхании других мышц — шеи, лица, живота или рук, одышка). Внешний осмотр и наблюдение за основными показателями помогут специалисту подобрать правильную респираторную поддержку для человека со СМА.
Что делать во время болезни человека со СМА?
Для ребенка и взрослого со спинальной мышечной атрофией очень важно при простудах усилить респираторную поддержку.
Надо помочь людям справиться с удалением мокроты. Для этого нужно каждые 4 часа, а при необходимости и чаще делать:
- Мобилизация выделений дыхательных путей: делайте это в течение 10-20 минут. Применяйте техники, снижающие вязкость мокроты, включая физическую терапию грудной клетки с помощью ладоней; можно также использовать электрический массажер-перкуссор (механическое похлопывание), прибор высокочастотной осцилляции грудной клетки или интрапульмональную перкуссионную вентиляцию (ІРѴ).
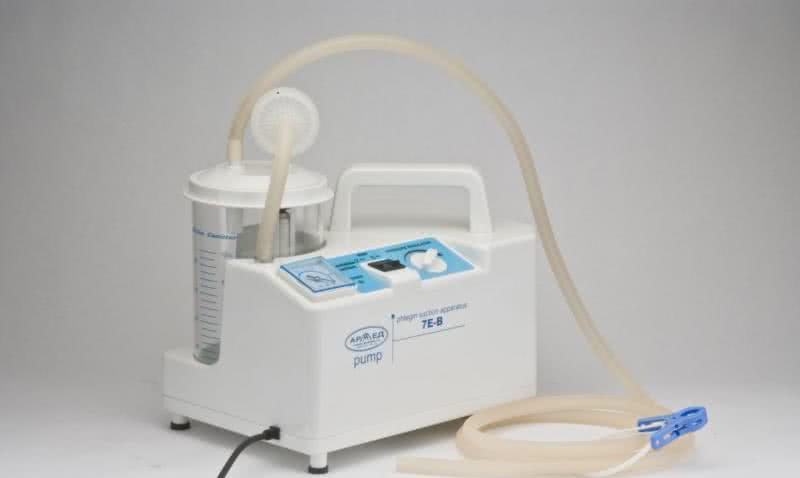
- Откашливатель: 4 раза проведите процедуру из 5 вдохов/выдохов для эвакуации размягченной мокроты из легких. Затем аспиратором удалите мокроту изо рта.
- Постуральный дренаж: Положите ребенка на наклонную плоскость так, чтобы голова и грудь находились ниже уровня бедер (для этого можно использовать подушки) на 15-30 минут.
- Откашливатель, еще раз: 4 раза проведите процедуру из 5 вдохов/выдохов для эвакуации размягченной мокроты из легких. Затем аспиратором удалите мокроту изо рта.
Отметим, что очень важно использовать отсасыватель (аспиратор) и откашливатель.
Применяйте откашливатель всякий раз, когда в дыхании ребенка вы слышите хрипы или замечаете трудности с откашливанием мокроты. Если у ребенка проблемы с удалением мокроты от задней стенки горла, вы можете удалить ее аспиратором.
Подробнее о том, как правильно удалять мокроту, можно узнать из двух видео.


Какое оборудование должно быть дома у человека со СМА
В зависимости от состояния результатов консультации у пульмонолога при СМА используется разное оборудование. В каждом случае подбор осуществляется индивидуально. Здесь же перечислены основные устройства, необходимые для респираторной поддержки.
Мешок Амбу с маской. Важный инструмент для дыхательных упражнений и первой помощи Наложив маску на нос и рот ребенка, вы сможете помочь ему на вдохе набрать в легкие больше воздуха. Эту процедуру можно повторять несколько раз в течение нескольких минут. Занятия с мешком Амбу помогают развивать мышцы и объем легких.

Откашливатель – это аппарат, позволяющий неинвазивно (т.е. без проникновения внутрь организма) способствовать удалению мокроты у людей, которые не могут ее самостоятельно откашливать.
Этот аппарат считается одним из немногих безопасных и эффективных методов вывода мокроты у больных спинальной мышечной атрофией и другими заболеваниями, влияющими на силу мышц и эффективность кашля.

Аспиратор — прибор для улучшения отхождения мокроты.
Аппараты для неинвазивной или инвазивной вентиляции легких
Вопрос о переходе на НИВЛ или ИВЛ может решить только врач-пульмонолог в соответствии состоянием конкретного пациента со СМА. Ниже приведен общий алгоритм действий при назначении НИВЛ или ИВЛ.
Вентиляция – как выбрать?
ИВЛ
- 24 часовая вентиляция
- Отсутствие сознания
- СМА 1
- Приоритет прогноза
НИВЛ
- 8-12 часов вентиляции
- Полное сознание
- СМА 2-3 типа
- Приоритет качества жизни
Еще раз напомним, что здесь перечислены только основы респираторной поддержки человека со СМА. Более полную информацию можно получить в разделе Библиотека или на канале фонда «Семьи СМА» в YouTube
Данный материал носит исключительно информационный характер и не может служить рекламой. Рекомендации относительно индивидуального применения любого лекарственного препарата или назначения лечения следует получать у вашего лечащего врача.




