
В статье, подготовленной на основе доклада доктора медицинских наук и сотрудника НИКИ педиатрии имени академика Ю.Е Вельтищева Грозновой Ольги Сергеевны, рассказывается о возможных кардиологических нарушениях у пациентов со СМА и способах их лечения.
В настоящее время, в связи с увеличением человеческой популяции, частота встречаемости такой патологии как спинальная мышечная атрофия (СМА) становится всё больше. Но, несмотря на это, общее количество подобных пациентов всё равно остаётся небольшим, и практика ведения пациентов со СМА не такая богатая, как при других нейромышечных дистрофиях. По многим вопросам и состояниям до сих пор до конца не проработаны общие подходы и консенсусы, которые бы универсально бы применялись бы во всех случаях.
Появление в последние десятилетия эффективной патофизиологической терапии СМА поставило перед врачами новые вопросы. Связано это с тем, что на фоне восстановления или улучшения мышечного аппарата и двигательных навыков, важным стало решение сопутствующих состояний для улучшения выживаемости среди пациентов. В первую очередь связанных с нарушениями сердечно-сосудистой системы. Данный аспект становится важной составляющей в комплексном лечении пациентов со СМА.
Рассматривая принципы лечения сердечно-сосудистых нарушений у пациентов со СМА, мы прежде всего должны ответить на два главных вопроса: «Является ли выявленное нарушение связанным со СМА или не отличается от спорадического (самостоятельно возникшего)? Является ли данное нарушение сердечно-сосудистой системы первичным, или же оно вторичное, или вообще обусловлено побочным действием патофизиологической терапии СМА?
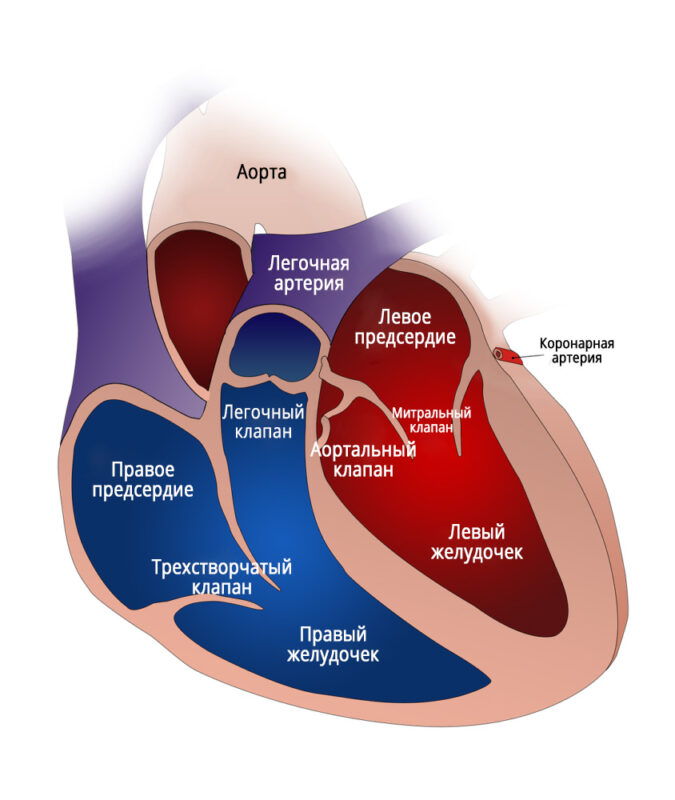
Типы сердечно-сосудистых нарушений у пациентов со СМА
СМА, как один из видов нейромышечных заболеваний предполагает следующие варианты сердечно-сосудистых нарушений:
Первичные нарушения, чаще всего обусловлены генетическими дефектами и аномалиями, связанными непосредственно с основным механизмом развития СМА – дефектом белка SMN и сопутствующих ему нарушений: аномалий или отсутствия структурных белков, аномалии ионных каналов, аномалии функций митохондрий, накопление токсичных и нетоксичных веществ в кардиомиоците.
Вторичные нарушения вызваны преимущественно не первичными механизмами СМА, а их последствиями, к примеру: выраженные деформации грудной клетки и выраженный сколиоз могут привести к смещению и сдавлению сердца, что вызывает гемодинамические расстройства; слабость дыхательных мышц приводит к неадекватному дыханию, в связи с чем увеличивается сосудистое сопротивление в лёгких и это приводит к гипоксии, увеличению кровяного давления в малом круге кровообращения и развитию лёгочной гипертензии (ЛГ); гиподинамия и адинамия ведёт к снижению массы и функциональности миокарда (сердечной мышцы).
Главное отличие первичного поражения сердца от вторичного состоит в том, что первичные нарушения невозможно вылечить и очень трудно стабилизировать, но реально снизить тяжесть заболевания и его последствия.
Первичные нарушения сердечно-сосудистой системы
Если рассмотреть чуть подробнее первичные нарушения, то мы должны понять, что предотвратить и профилактировать их развитие невозможно, так же, как и вылечить, что было сказано ранее. Главный патофизиологический механизм первичных сердечных нарушений при СМА заключается в том, что изменения в структуре белка коллагена 4 способствуют изменению базальной мембраны мышечных клеток в сердце и аномальному расположению кардиомиоцитов, приводящих к уменьшению микроциркуляторного русла. На фоне этого кардиомиоциты приобретают большую склонность апоптозу и меньшую устойчивость к окислительному стрессу. В частности, при СМА митохондрии не могут достаточно усваивать кислород даже при нормальной сатурации (насыщении крови кислородом). В результате развивается тканевая гипоксия, которая в том числе плохо отражается на сердце.
Сложность в том, что все эти механизмы выявлены в результате экспериментов на мышах, и нельзя делать простой перенос на популяцию людей. Поэтому, окончательные выводы о механизмах сердечно-сосудистых нарушений у людей со СМА еще впереди. На данный момент, обобщая всю известную нам информацию, можно сформулировать чёткие плюсы и минусы первичных поражений.
Плюсы (самое главное, что их можно заранее предсказать):
- время дебюта кардиомиопатии
- тяжесть проявлений
- характер течения
- вероятность жизнеугрожающих состояний
- прогноз
- Элемент можно вовремя начать профилактику и лечение
Минусы:
- нельзя предотвратить развитие кардиомиопатии
- нельзя добиться полной стабилизации
На основании всего этого мы должны понять, что можно отсрочить дебют нарушений, снизить тяжесть их течения, снизить смертность от кардиомиопатии (КМП), предотвратить жизнеугрожающие состояния, продлить жизнь больного.
Наиболее часто встречающиеся первичные поражения при СМА это: КМП, синусовая тахикардия; неспецифические врождённых пороков сердца (дефект межжелудочковой и межпредсердной перегородки, открытый артериальный проток, стеноз лёгочной артерии); истончение межжелудочковой перегородки и расширение желудочков сердца; другие нарушение ритма сердца и проводимости
Если говорить о неспецифических врожденных пороках сердца (до 25 %процентов среди всех первичных нарушений), то они чаще всего встречаются у пациентов со СМА I типа. С одной стороны, не установлена их связь с поломками каких-либо генов в организме, с другой частота встречаемости таких кардиологических проблему людей со СМА I сильно выше, чем в среднем по популяции.
В настоящий момент предполагается, что кардиологические проблемы у людей со СМА I связаны с недостаточным развитием сердца. Подобные же нарушения мы можем встретить у детей, рожденных раньше срока. Возможно, что клетки сердца при СМА имеют сниженную сопротивляемость к окислительному стрессу, э это препятствует «полноценному формированию» сердца у людей со СМА, в отличие от недоношенных детей без СМА. Но при всём этом отмечается, что все эти проблемы с открытыми перегородками не слишком влияют на жизнь человека со СМА до достижения им 45-летнего возраста. С другой стороны, у врачей до настоящего момента существовало мало данных для анализа сердечных проблем у пациентов со СМА старше 45 лет. Ожидается, что в связи с появлением новейших препаратов для терапии СМА, увеличат ожидаемую продолжительность жизни пациентов со СМА, и врачи получат больше информации о сердечно-сосудистых нарушениях у пациентов со СМА старше 45 лет.
Не менее часто, у людей со СМА также можно найти истончение межжелудочковой перегородки и расширение желудочков. В принципе, это может стать проблемой, но для решения вопроса о лечении нужна консультация квалифицированного кардиолога, знакомого с особенностями пациентов со СМА.
У людей со СМА встречаются нарушения ритма сердца и проводимости. Это связано с изменением структуры белка коллагена, которое приводит к аномальному расположению кардиомиоцитов и другим возможным проблемам.
При синусовой тахикардии (которая встречается почти что у 25% больных со II и III типом СМА) существуют три показания к лечению данного нарушения: субъективная непереносимость – ситуация, когда пациента начинает невероятно тревожить его ускоренное сердцебиение, вплоть до развития неврозов; тахизависимых нарушениях реполяризации – ситуации когда кроме синусовой тахикардии появляются такие изменения как отрицательный зубец T, элевации или депрессии сегмента ST, эктопическом ритме – появление отрицательных зубцов P при синусовой тахикардии.
Главный принцип назначений лечения при синусовой тахикардии у пациентов со СМА: даже если вы окончательно не уверены в наличии показаний к назначению терапии (к примеру, вы не можете понять присутствует ли эктопический ритм или нет на фоне наличия выраженной мышечной дрожи на ЭКГ) — вопрос должен решаться в пользу назначения терапии.
Что касается лечения синусовой тахикардии при СМА. Многие специалисты допускают ошибку, назначая при синусовой тахикардии препараты из группы бета-блокаторов, т.к препаратом выбора является Ивабрадин (Кораксан), который активен в отношении ионных f-каналов синусового узла. Задача кардиолога – постепенно подобрать такую минимальную дозу, на которой у ребенка со СМА частота сердечных сокращений снижается до показаний его возрастных норм. Такое лечение позволит увеличить фракцию выброса и минутный объем, снизить нагрузку и улучшить питание миокарда.
Бета-блокаторы в этом случае не употребляются потому, что они сильно снижают артериальное давление, а при СМА оно и так может быть низким.
Как часто в мире рождаются дети со СМА?
Переходя ко вторичным нарушениям сердечно-сосудистой системы, в первую очередь следует рассмотреть торакозависимость.
Торакозависимость выражается в том, что при сильном сколиозе и деформации грудной клетки, сердце может зажаться между позвоночным столбом и грудиной. От этого больше всего страдает левое предсердие с тонким миокардом, которое уменьшается в размерах. Сдавление левого предсердия происходит в переднезаднем направлении, что приводит к формирования щелевидного левого предсердия и диастолической левожелудочковой дисфункции.
До тех пор, пока сдавливание предсердия не приводит к снижению входящего потока крови, лечение можно не проводить. Важно, чтобы через левый желудочек проходил достаточный объем крови. При этом сдавливание предсердия может быть дополнительным показанием к операции по исправлению сколиоза и деформации грудной клетки у пациентов со СМА.
При сдавлении кольца митрального клапана может возникнуть трение перикарда и его выпад. Кроме того, в момент сдавливания возникает сильный сброс крови на клапане в левое предсердие (градиент давления). Появление такой проблемы является «красным флагом», сигнализирующим о необходимости оперативного лечения, и начинается оно с исправлений деформации грудной клетки и позвоночника.
Так же вместе с остальными нарушениями возможно формирование угла между предсердием и желудочком, оно приводит к нарушению гемодинамики, но не является настолько опасным для жизни, как проблемы с клапаном сердца.
Еще опаснее может быть возникновение предсердной обструкции. Ситуации, когда сильно сокращается поток крови, входящий в левый желудочек или выходящий из него в аорту. Это — показание к операции, срочность и необходимость которой определяется степенью снижения гемодинамики. К сожалению, проведение оперативного вмешательства не всегда приводит к стойкому восстановлению функции сердца, а только частичной компенсации.
Проблемы сдавления сердца также могут приводить к формированию ЛГ, так что вопрос операции при деформации грудной клетки у пациентов со СМА стоит обсуждать с участием кардиолога.
Одна из проблем наличия легочной гипертензии у пациентов со СМА, связана с уточнением ее причин: не существует у ли пациента других факторов, приводящих к ней. Кроме того, до сих пор не сформированы чёткие критерии установления гипертензии у пациентов со СМА: к примеру у пациентов со СМА I типа таким критерием может быть давление в лёгочной артерии выше 25 мм.рт.ст, а у пациентов со СМА 3 типа после операции Фонтена это может быть и 12-14 мм.рт.ст. Поэтому абсолютно безоговорочной ситуацией, когда при СМА можно установить диагноз ЛГ, это выявление полного симптомокомплекса, характерного для ЛГ, при выполнении эхокардиографии (УЗИ сердца): выраженный сброс крови на трикуспидальном клапане, выраженная дилатация лёгочной артерии, гипертрофия правого желудочка, снижение экскурсии кольца трикуспидального клапана и выраженный сброс на лёгочной артерии.
На данный момент единственным препаратом, который достоверно можно рекомендовать для лечения ЛГ у пациентов со СМА, является Силденафил. Так же выраженным подспорьем лекарственной терапии может являться адекватная подобранная неинвазивная вентиляция лёгких (НИВЛ) или инвазивная вентиляция лёгких (ИВЛ) в сочетании с кислородоконцентратором. Эти методы в добавлении оперативного лечения изменений грудной клетки и сколиоза могут значимо улучшить дыхательную функцию лёгких, что приведёт к значительной коррекции сердечных нарушений и ЛГ.
Любые упоминания кардиологических препаратов не являются рекламой или основанием для их приема без назначения врача. Конкретные препараты, их дозировку и схему приема может назначить только врач после изучения результатов исследований и осмотра пациента.
Влияние патогенетической терапии на состояние сердечно-сосудистой системы и лечение ассоциированных состояний
В настоящее время известно только о единичных случаях наблюдений детей со СМА, получавших патогенетическую терапию и возникающих у них сердечно-сосудистых нарушениях. В самом начале терапии врачи ожидали, что осложнения при терапии СМА, с учётом её генотерапевтического характера, не будут отличаться от терапии других нейромышечных заболеваний. Наиболее частыми из них были асептические воспалительные изменения – миокардит (воспаление миокарда – сердечной мышцы) и перикардит – воспаление перикарда (наружной оболочки-сумки, окружающей сердце). Поэтому очень пристальное внимание уделялось обследованию сердечно-сосудистой системы у детей, проходивших патогенетическую терапию.
Но, как не странно, во время данных наблюдений врачи увидели следующую картину -наиболее часто наблюдались другие побочные эффекты: тахикардия, неспецифические нарушения реполяризации миокарда, небольшой перикардиальный выпот. Кроме того, удивительным открытием было выявление повышения уровня тропонина I и КФК -МВ, одних из ферментов, которые увеличиваются при повреждениях миокарда (цитолиза). В определённых случаях цитолиз сохранялся продолжительное время, не смотря на небольшое снижение уровня ферментов на фоне приема иммуносупрессоров (преднизолона) и применения бета-блокаторов. В связи с этим, врачей заинтересовал вопрос: а какой же был уровень данных ферментов и миокардиального повреждения у подобных пациентов до начала терапии? Дальнейшие исследования показали, что такие выраженные повышения миокардиальных ферментов были у детей, у которых в анализах было зафиксировано повышение данных ферментов еще до введения препарата патогенетической терапии. На фоне введения лекарств он ненадолго повышался, а затем возвращался к исходным значениям.
Все эти находки привели к появлению вопроса у врачей: а можно ли подобным детям вообще проводить патогенетическую терапию с учётом наличия у них уже признаков миокардиального повреждения? Обобщая свой небогатый опыт, они смогли сформулировать что каждый случай назначения терапии у таких детей должен решаться индивидуально и под контролем кардиолога. Противопоказаний к проведению терапии патогенетическими препаратами может быть только два – сердечнососудистые нарушения в стадии декомпенсации (к примеру декомпенсация сердечной недостаточности) и текущий инфекционный процесс, затрагивающий сердце (к примеру миокардит).
Лечение остальных сердечно-сосудистых нарушений при СМА
Лечение всех остальных видов сердечно-сосудистых нарушений у пациентов со СМА не отличается, от других пациентов и осуществляется по общим рекомендациям в зависимости от нозологии. В основном, направленность терапии у пациентов со СМА заключается в назначении антиаритмических и кардиопротективных препаратов, подбору терапии сердечной недостаточности, вызванной КМП и определению показаний к оперативному лечению. В частности, при лечении сердечной недостаточности у пациентов со СМА принципы терапии можно сформулировать следующим образом:
- Вторичная профилактика - осуществляется только у больных со 100% вероятностью развития кардиомиопатии (ингибиторы АПФ , бета-блокаторы)
- в стадии компенсации -кардиопротективная терапия, контроль объёма циркулирующей крови
- в стадии декомпенсации, (миокардиальная дисфункция, обструкция выносящего отдела левого желудочка сердца, стенокардитические проявления) – кардиотоники , механическая поддержка, трансплантация сердца
Благодарим врача-терапевта, врача-кардиолога, кандидата медицинских наук Ромасова Ивана Васильевича за медицинскую редактуру статьи.




