Как дети без СМА учатся сидеть и ходить?
Каждый малыш в норме постепенно учится ходить. Сразу после рождения дети не в состоянии самостоятельно контролировать баланс и симметричность своей позы.

Для здорового новорожденного в покое характерна сгибательная поза.
Первыми начинают развиваться реакции выпрямления, появляющиеся в конце периода новорожденности.
Через шесть месяцев после рождения малыши осваивают реакции равновесия.
По мере роста ребенка те и другие усложняются и дают возможность приобретать и сохранять правильную позу, противодействуя силе тяжести, и осуществлять одновременно произвольные движения.
Тело ребенка растет и остается «прямым», если он может двигаться симметрично.
Балансируя между асиметрией и симметрией, ребенок приобретает способность комфортно лежать, а также сидеть, стоять и ходить самостоятельно.
Почему дети со СМА часто не могут сидеть и ходить?
Основная причина двигательных проблем малышей со СМА — мышечная слабость (гипотония), прогрессирующая, симметричная, в большей степени ног, чем рук, не затрагивающая мышц лица, но часто со слабостью бульбарных (ротовой полости, гортани и глотки) мышц. О причинах мышечной атрофии можно прочитать в разделах Генетика и Лекарства
У детей со СМА есть и слабость межреберных мышц с относительной сохраненной экскурсией диафрагмы, что в итоге приводит к развитию типичной «колоколообразной» грудной клетки и парадоксальному дыханию (о том, как помочь людям со СМА лучше дышать, можно узнать в разделе Дыхание).
Начало проявления заболевания у детей старшего возраста схоже и характеризуется гипотонией, проксимальной слабостью (человеку сложно вставать из положения сидя, сидеть на корточках, поднимать руки над головой), но с менее выраженными бульбарными и респираторными нарушениями (им легче есть, глотать и дышать, чем человеку со СМА I).
В патологический процесс вовлекаются мышцы тела и дыхательные мышцы (в связи с постепенной потерей мотонейронов в спинном мозге), а также мышцы лица и глотательные (из-за потери мотонейронов в стволе головного мозга).
Слабая координация или мышечный дисбаланс вокруг крупных суставов усложняет поддержание правильного положения центра тяжести ребенка.
У детей со СМА слабый постуральный (удержание равновесия) контроль туловища и головы, слабость в антигравитационных мышцах, что постепенно приводит к нарушению постурального контроля- невозможности контролировать свою позу. Такие дети входят в группу высокого риска развития постуральных деформаций (деформаций, вызванных неправильным положением тела), если должным образом не организовать для них постуральную коррекцию.
Зачем нужна реабилитация при СМА?
Главная задача реабилитации человека со СМА — это профессиональное решение целого комплекса проблем. Ребенку и взрослому нужно помочь правильно сидеть, стоять или ходить и максимально сохранить те возможности, которые у него есть, а также укреплять различные группы мышц, которые в большей степени страдают при СМА. Без патогенетической терапии это не может остановить развитие болезни, но спасает человеку жизнь и позволяет дольше сохранять его способности к самостоятельному движению, удержанию правильной позы, еде и дыханию.

Реабилитацией должны заниматься врачи разных специализаций, при этом их действия должны быть согласованы между собой, чтобы помощь человеку со СМА была эффективной и качественной.
Важную роль в реабилитации детей со СМА играют родители, поскольку человеку со спинальной мышечной атрофией нужно помогать 24 часа в сутки, и эффективная реабилитация возможна только при совместном участии пациента, врачей и его родственников.
Меняются ли задачи и формы реабилитации в зависимости от типа и тяжести болезни?
Задачи и цели реабилитации человека со СМА зависят от типа и тяжести болезни. Традиционно пациентов делят на лежачих, сидячих и ходячих. В зависимости от изменения двигательных возможностей человека меняются и подходы. При естественном течении болезни состояние пациента постепенно ухудшалось. С появлением патогенетической терапии возможно и улучшение состояния человека.
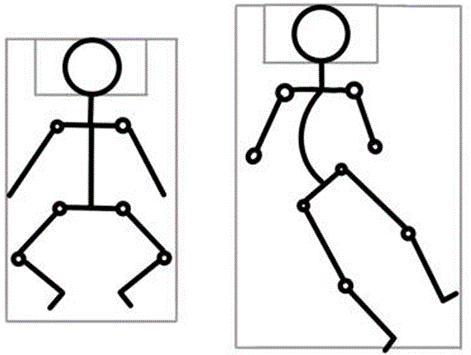
Лежачие пациенты
Минимальная частота занятий для растяжки и увеличения объема движений составляет 3 — 5 раз в неделю.
Минимальная частота эффективного использования ортезов – 5 раз в неделю.
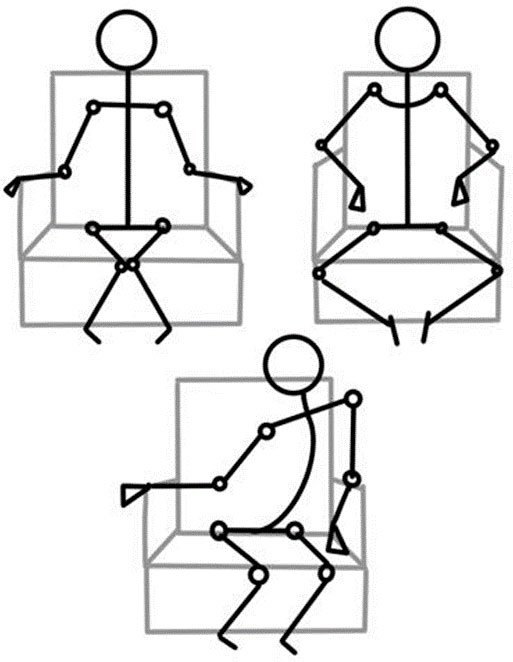
Сидячие пациенты
Главная задача реабилитации сидячих пациентов — профилактика контрактур и сколиоза, а также поддержание, восстановление и улучшение функций и подвижности, увеличение и стабилизация контроля равновесия тела, профилактика деформации стопы, грудной клетки, нестабильности тазобедренного сустава, подвывихов и вывихов и профилактика остеопороза.
Важно использовать технические средства реабилитации, фиксаторы, делать растяжку и использовать ортезы.
Минимальная частота использования ортезов: 5 раз в неделю. Длительность занятий для эффективной растяжки зависит от конкретных нужд пациента, состояния его суставов и цели реабилитации.
Рекомендуются плавание, иппотерапия и занятия спортом на инвалидных колясках. Все сидячие пациенты должны иметь инвалидные кресла с электроприводом с индивидуальными системами поддержки позы и отдельные приспособления для сидения.
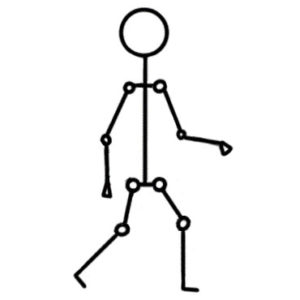
Ходячие пациенты
Цели реабилитации — сохранение подвижности и нормального объема движений суставов, повышение выносливости, профилактика падений, сохранение и повышение мышечной силы, улучшение функциональной активности и подвижности, повышение контроля равновесия тела, профилактика сколиоза и нестабильности тазобедренного сустава.
Рекомендуются упражнения с аэробной нагрузкой и общеукрепляющие упражнения для ходячих пациентов со CMA.
Варианты включают плавание, ходьбу, езду на велосипеде, йогу, иппотерапию, греблю, эллиптические / кросс-тренажеры.
Оптимальная продолжительность аэробных упражнений: не менее 30 минут
Минимальная частота: 2 — 3 раза в неделю, оптимальная: 3 — 5 раз.
Лежачие пациенты
Для лежачих пациентов главная задача реабилитации — поддерживать симметричные позы, предотвращать контрактуры, стимулировать мобильность, обеспечить комфорт положения, инициировать коммуникацию и способствовать улучшению и упрощению кормления. Всё это повышает качество жизни человека и дает ему возможность больше общаться с близкими и друзьями Важно использовать технические средства реабилитации, фиксаторы, делать растяжку и использовать ортезы (приспособления, предназначенные для разгрузки, фиксации, активизации и коррекции функций поврежденного сустава или конечности).
Минимальная частота занятий для растяжки и увеличения объема движений составляет 3 — 5 раз в неделю.
Минимальная частота эффективного использования ортезов – 5 раз в неделю.
Сидячие пациенты
Главная задача реабилитации сидячих пациентов — профилактика контрактур и сколиоза, а также поддержание, восстановление и улучшение функций и подвижности, увеличение и стабилизация контроля равновесия тела, профилактика деформации стопы, грудной клетки, нестабильности тазобедренного сустава, подвывихов и вывихов и профилактика остеопороза.
Важно использовать технические средства реабилитации, фиксаторы, делать растяжку и использовать ортезы.
Минимальная частота использования ортезов: 5 раз в неделю. Длительность занятий для эффективной растяжки зависит от конкретных нужд пациента, состояния его суставов и цели реабилитации.
Рекомендуются плавание, иппотерапия и занятия спортом на инвалидных колясках. Все сидячие пациенты должны иметь инвалидные кресла с электроприводом с индивидуальными системами поддержки позы и отдельные приспособления для сидения.
Ходячие пациенты
Цели реабилитации — сохранение подвижности и нормального объема движений суставов, повышение выносливости, профилактика падений, сохранение и повышение мышечной силы, улучшение функциональной активности и подвижности, повышение контроля равновесия тела, профилактика сколиоза и нестабильности тазобедренного сустава.
Рекомендуются упражнения с аэробной нагрузкой и общеукрепляющие упражнения для ходячих пациентов со CMA.
Варианты включают плавание, ходьбу, езду на велосипеде, йогу, иппотерапию, греблю, эллиптические / кросс-тренажеры.
Оптимальная продолжительность аэробных упражнений: не менее 30 минут
Минимальная частота: 2 — 3 раза в неделю, оптимальная: 3 — 5 раз.
Какие технические средства реабилитации нужны человеку со СМА? Как их подбирать?
Технические средства реабилитации (ТСР) облегчают передвижение и способность к самообслуживанию; способствуют общению и ориентации ребенка в пространстве; обеспечивают деятельность жизненно важных функций организма; облегчают уход за неспособными к передвижению и самообслуживанию.

Главные требования для ТСР — это безопасность, комфорт, функциональность и привлекательный дизайн. Последнее особенно важно для детей. ТСР нужны людям со СМА на всю жизнь, поэтому очень важно, чтобы внешний вид, например, специальной коляски радовал человека и дарил ему и окружающим хорошее настроение.
Важнейшие ТСР — кресло-коляски, опоры для стояния, вертикализаторы и ходунки. При выборе ТСР нужно учитывать возможности ребенка, его размер, задачи, под которые оно подбирается, а также собственные финансовые возможности. При подборе ТСР ребенку нужно помнить о том, что с возрастом или изменением функциональных возможностей человека и задач по его реабилитации должны меняться и ТСР.
Основные требования, предъявляемые к техническим средствам реабилитации (ТСР) для детей:
- Безопасность (необходима расчетная площадь опоры – техника не должна переворачиваться, поддержки и аксессуары должны удерживать ребенка в безопасном положении, необходимы тормоза и дополнительные фиксаторы для обеспечения безопасности).
- Функциональность (техника должна учитывать анатомические особенности ребенка и увеличиваться в размерах по мере его роста; система регулировок и возможность использования различных аксессуаров должна давать возможность адаптировать ее к детям любой степени тяжести).
- Комфорт (ребенок должен чувствовать себя в технике удобно и стабильно, но при этом быть максимально активным).
- Дизайн (техника сопровождает детей с двигательными нарушениями в течение всей жизни, ее внешний вид очень важен).
Виды и типы кресел-колясок
Виды кресел-колясок разнообразны: это и комнатные, прогулочные, модульного типа, кресла-коляски универсальные спортивные, детские, складные и нескладные, кресла – коляски с механизмом подъема и опускания (посадки) пользователя на сиденье кресла-коляски, а также кресла – коляски активного типа, с электроприводом и без него.
Также кресла-коляски отличаются большим разнообразием конструкций. Естественно, возникает вопрос: Как выбрать коляску, которая подойдет именно моему ребенку?
В идеале, конечно, подбором ТСР должен заниматься специалист, но учитывая реалии, этим занимается родитель. Поэтому хочется подробно остановиться на данном вопросе.
Главное, что стоит отметить: диагноз не является показанием к назначению конкретной коляски. Нельзя сказать, что при СМА нужно сидеть только в коляске «лепесток», а например, при ДЦП только в коляске «цветок».
Самое важное для родителя при подборе кресла: кресло должно быть ребенку:
— по размеру, (учитывать антропометрические данные ребенка);
— создавать определенную позу (индивидуально подобранную специалистом, учитывая все особенности ребенка);
— сохранять и/или развивать уровень активности ребенка, учитывать самостоятельность пользователя;
— быть безопасным;
— быть функциональным (легким для помогающего, складным по возможности, «растущим» и адаптируемым под конкретного ребенка).
Подбор коляски в зависимости от проблем человека со СМА
Основным критерием подбора кресла-коляски, необходимых аксессуаров и определения уровня поддержки индивидуально для каждого ребенка будет оценка его способности самостоятельно поддерживать позу сидя. Рассмотрим основные проблемы наших пациентов и возможности адаптации кресел-колясок:
— Слабость и сниженный тонус мышц – ведет к нарушению способности контролировать положение тела и головы в вертикальном положении в течение длительного времени. Нередко такой ребенок может сидеть прямо только короткое время и со значительной поддержкой. В результате он сидит с округлой спиной, а это часто отрицательно влияет на дыхательную функцию.
Поэтому необходимо, чтобы элементы кресла-коляски — сиденье и спинка – имели правильную глубину и высоту. Необходимы боковые поддержки туловища. Во многих случаях поможет корсет, но он может уменьшать объем дыхания, поэтому не является универсальным решением проблемы.
Нужны также хорошая поддержка для головы (подголовник) и возможность регулирования угла наклона сиденья целиком для частых пауз для отдыха.
— Сколиоз – необходимо оценить, является ли неправильное положение фиксированным. Функциональный сколиоз может быть выправлен в положении лежа или с помощью позиционирования таза и является, следовательно, нефиксированным. Усилие, необходимое для исправления сколиоза, может оказаться таким большим, что на практике становится невозможным исправить его в положении сидя. Сочетание с корсетом помогает нам добиться правильной позы сидя. Кресло-коляска должно обеспечивать комфорт и поддержку.
В случае структурных изменений позвоночника при сколиозе он является ригидным (фиксированным) и требует, чтобы вспомогательное средство изготавливалось индивидуально.
В этом случае следует стремиться к достижению позы сидя, при которой туловищу и голове обеспечивается хороший баланс, а глаза располагаются в горизонтальной плоскости (человек держит голову прямо).
— Деформация позвоночника неизбежно ведет к асимметричной нагрузке на седалищные кости, что повышает риск нарушения трофики тканей. В такой ситуации применяются контурированные подушки для сидения.
— Функциональный перекос таза – всегда сочетается со сколиозом. Таз и позвоночник следует рассматривать как функциональное единство. Асимметрия таза возникает вследствие мышечной слабости в результате неправильной позы сидя из -за такого долгого сидения, а также вывиха тазобедренного сустава.
— Сильный кифоз грудного отдела позвоночника приводит к тому, что центр тяжести располагается впереди туловища. Держать голову прямо становится тяжело. Чтобы увидеть что-либо кроме своих стоп, требуется большое напряжение мышц задней поверхности шеи либо отклонение назад всей верхней части туловища. Для детей с фиксированным кифозом грудного отдела позвоночника следует отрегулировать вспомогательное средство, слегка отклонив назад сиденье целиком – во избежание сползания вперед.
Спинка должна иметь такую форму, чтобы обеспечивать хорошую поддержку поясничному отделу позвоночника и давать достаточное пространство для кифоза. Это обеспечит правильное положение головы.
— контрактуры – ограниченная подвижность суставов, постоянно меняйте положение тела.
Когда патологическая фиксация является состоявшимся фактом, нередко требуется серьезная (а то и специальная) адаптация вспомогательных средств. Контрактура тазобедренных суставов – ограниченная подвижность тазобедренных суставов влияет на положение позвоночника и головы.
Отрегулируйте угол между спинкой и сиденьем так, чтобы ребенок не сидел в положении, когда суставы находятся в крайнем положении диапазона их движения.
— Вывих тазобедренного сустава – часто вызывает болевые ощущения, если поражен только один из суставов, это ведет к асимметрии таза и спины.
Снижение дыхательной функции и насыщения организма кислородом – может быть следствием согнутого положения тела. Анатомические сиденье и спинка с хорошей поддержкой туловища и головы могут дать результат. Избегайте давления на грудную клетку и живот. Снижение общего тонуса и усталость часто приводят к снижению тонуса мышц и ухудшению стабильности и контроля над положением головы. Требуется серьезная поддержка и возможность опрокидывать кресло назад. В периоды бодрствования и занятий для тренировки и стимулирования важна возможность сидеть в как можно более активной позе. Изменения позы при сидении могут стимулировать повышение общего тонуса.
Опоры для стояния и вертикализаторы
Вследствие невозможности самостоятельного удержания правильной симметричной позы стоя детям со СМА необходимо назначать опоры для стояния с 10 — 12 месяцев.
Для правильного подбора опоры для стояния специалист проводит оценку возможностей и состояния ребенка и замеры.
Существует огромный выбор вертикализаторов и опор для стояния.
Они могут быть как переднеопорные, так и заднеопорные, а также с расширенным функционалом, например, заднеопорная, но с функцией переднеопорного стояния (активного). Опора подбирается учитывая антропометрические данные ребенка (рост, вес и т.п).
Опора для стояния должна быть с изменяемым углом наклона (от горизонтального до вертикального положения). Она предназначена для постепенной адаптации пациентов, находящихся в положении лежа в положение стоя. Угол наклона от 0 до 90°.
Конструкция должна обеспечивать изолированное разведение ног для детей с патологией тазобедренных суставов и лучшего позиционирования, а также поддержку для туловища, груди, упор для таза или стабилизатор таза, упоры для коленей; включает подголовник, крепление для стоп, голеней, поясничного и грудного отделов позвоночника. Рама опоры должна быть достаточной площади опоры для безопасного нахождения ребенка в опоре и оборудована колесами с тормозами. Опора должна хорошо «расти» вместе с ребенком и адаптироваться под особенности ребенка.
Важным моментом в использовании опоры является то, что запрещается использовать опору без стола.
Ходунки

Эта группа технических средств реабилитации предназначена для правильного позиционирования ребенка в положении стоя и выработке правильного стереотипа ходьбы, в условиях дома, улицы или лечебно-профилактических учреждений.
В зависимости от двигательных возможностей ребенка, ходунки могут быть передне-опорные или заднеопорные. Наилучшей конструкцией считается заднеопорная, потому что именно ходунки такого типа лучше всего формируют правильный образец походки.
Стоит учитывать особенности ребенка в каждом конкретном случае, и чаще всего ребенок начинает учиться ходить именно в переднеопорной конструкции.
Ходунки улучшат функцию тазобедренных суставов, поддерживая ребенка таким образом, чтобы он мог самостоятельно контролировать баланс. Для безопасной ходьбы ходунки должны быть оборудованы антиопрокидывателями и антиреверсным механизмом.
Конструкция колес должна задавать направление и скорость движения, что необходимо для детей, которые не могут контролировать интенсивность движения самостоятельно.
Регулярное (ежедневное) и анатомически верное позиционирование стоя и в ходьбе позволяет предотвратить осложнения, являющиеся результатом неподвижности: контрактуры, ортопедические дефекты, стимулирует рост костей, активизируют мышцы нижних конечностей и контроль над ними по реципрокному образцу, укрепит антигравитационные мышцы, улучшит согласованность в работе глаз и рук, возможности для максимальной социализации и психологического комфорта (полноценности).
Кроме того, это положительно сказывается на состоянии позвоночника, укрепляет функции сердечно-сосудистой системы, развивает проприоцепцию (ощущение положение своего тела во времени и пространстве), предотвращает проблемы в работе ЖКТ и мочевыделительной системе.
Почему так важно подбирать кресло-коляску по размеру?
Давайте начнем с того, что любое ТСР, а именно кресло-коляска, – это не просто каталка для перемещения тела из пункта А в пункт В.
Без малейшего преувеличения можно сказать, что эта техника выступает в роли «дополнения к телу» и выполняет ряд важнейших функций. Это и стимулирование двигательного развития, и предотвращение развития вторичных постуральных (связанных с удержанием равновесия тела) деформаций, и создание условий для полноценного функционирования органов и систем, повышения качества жизни и снижения уровня боли. Каким образом? Давайте соберем все кирпичики по порядку.
Природа устроена таким образом, что рост, развитие и функционирование всего живого зависит от того положения в пространстве, в котором это происходит. Вспомните дерево, которому что-то мешало расти. Оно изогнулось, обвило препятствие и таковым выросло, потому что находилось в таком положении очень долгое время, постоянно, без возможности его изменять. В принципе, с человеческим телом может происходить подобный процесс. Разумеется, человек – не дерево и способен самостоятельно изменять положение своего тела при желании, но… Подождите… Ведь в этом то и вся суть – ЕСЛИ способен!
По сути, движение – это постоянная смена положений своего тела в пространстве с возможностью задерживать и сохранять его на определенное время. Человек без диагноза даже не задумывается о том, сколько раз в минуту он меняет положение своего тела и какое это имеет значение для его суставов мышц и костей, просто потому, что этот навык у него развит до автоматизма. Хотя даже в такой ситуации многие способны зарабатывать себе такую вторичную постуральную деформацию, как сколиоз. Постуральная – значит вызванная положением, позой (постурой), вторичная – потому что является следствием.
А что делать детям, которым по причине диагноза крайне тяжело или вовсе невозможно контролировать и изменять положение своего тела, свою позу? В реальности они находятся в той позе, которая получается сама, «как посадили, так и сидим», плюс влияние мышечной слабости.
Не будем сейчас углубляться в подробности каждого отдельного пункта, но уже сейчас понятно, что именно из-за этой ситуации начинают развиваться сколиозы, функциональные перекосы таза, деформации стоп и контрактуры всех суставов, и это одна из причин вывиха тазобедренного состава.
Именно правильно подобранное ТСР является основой для устранения и предотвращения этих проблем, потому что именно оно будет обеспечивать правильное, симметричное и анатомически верное положение всего тела и каждого сустава в отдельности. Да, здесь размер имеет значение.
К примеру, невозможно будет уверенно и ровно зафиксировать таз (первое и очень важное условие формирования позы сидя), если ширина и глубина сиденья будут не соответствовать ширине таза и длине бедра ребенка. Здесь необходима выровненная по центру, плотная и комфортная фиксация у спинки и по бокам. А если сиденье будет в полтора раза шире таза и глубже бедра, то это неизбежно приведет к смещению в стороны и заваливанию таза вправо/влево или назад. В итоге, если говорить пока только про таз, то мы получим функциональный перекос, искривление позвоночника и якобы «разную» длину ног.
Что касается двигательного развития, то давайте в общих чертах вспомним, как идет развитие крупной моторики в норме. Всё начинается сверху, с головы. Сначала ребенок учится удерживать голову, потом корпус (сидя). Затем поднимает центр тяжести (таз) над землей, используя четыре точки опоры, одновременно осваивая процессы динамического изменения своих положений (ползание). И в итоге учится вставать вертикально у опоры, а потом и без нее, контролируя всё тело только на двух точках опоры.
Чтобы что-то двигалось и развивалось сверху, должна быть плотная, надежная, уверенная, комфортная и безопасная база снизу, как фундамент.
В нашем случае, обеспечить базу для тела ребенка возможно только благодаря подходящим по размеру ТСР и требуемому уровню различных поддержек. Ведь о какой стабильности можно говорить, если ребенок будет болтаться в кресле, как карандаш в стакане?
Переходим к следующему пункту: функционирование органов и систем.
Представьте, что кресло до сих пор велико и глубина сидения больше требуемой. В таком случае таз окажется завален назад, спина «сгорблена», а брюшная полость и внутренние органы постоянно сдавлены. Не нужно быть физиологом, чтобы понимать: в сдавленном состоянии нормальное развитие и функционирование невозможны. Добавим сюда тот факт, что теперь ориентация всех органов (особенно органов малого таза) отлична от вертикальной. В сумме это приводит к нарушениям работы ЖКТ и воспалениям мочевыделительной системы.
Теперь давайте представим, что вы займёте неправильную, асиметричную позу: сядете чуть набок, на одну ягодицу и будете так сидеть. Через какое-то время вы её «отсидите», возникнут дискомфортные ощущения и желание свою позу изменить. Если не заострять на этом внимание, то вы с лёгкостью сделаете это, почти на автомате, потому что вы можете. Ваш навык принимать нужные положения тела, контролировать и при необходимости менять их развит до автоматизма.
А если ребенку диагноз не позволяет сделать так же? И если ТСР, которые обязаны обеспечивать комфортную позу, не справляются со своей задачей просто по причине несоответствия размера (как несоответствующая обувь, к примеру)? Тогда эти дискомфортные ощущения достаточно быстро становятся болевыми… А если у ребенка нет даже возможности сказать об этом? Думаю, вы поняли.
В этой статье мы рассмотрели только вариант слишком большого кресла, но бывают и ситуации, когда кресло мало. Да и список моментов далеко не исчерпывающий.
Но этого достаточно, чтобы утверждать с полной уверенностью: любое ТСР должно быть подобрано и настроено строго по размеру каждому ребенку индивидуально, и укомплектовано соответствующими аксессуарами, тоже настроенными. А также следует помнить о том, что по мере роста ребенка параметры ТСР тоже нужно своевременно перестраивать, или переходить на следующий размер.
Реабилитация лежачих пациентов
Первостепенные цели реабилитации для лежачих пациентов включают в себя: оптимизацию функций, минимизацию ухудшений и приспособление к различным положениям.
На первое место выходят организация позы (лежа) и позиционирование человека со СМА
Его цель: поддерживать симметричные позы, предотвращать контрактуры, стимулировать мобильность, обеспечить комфорт положения, инициировать коммуникацию и способствовать улучшению и упрощению кормления.
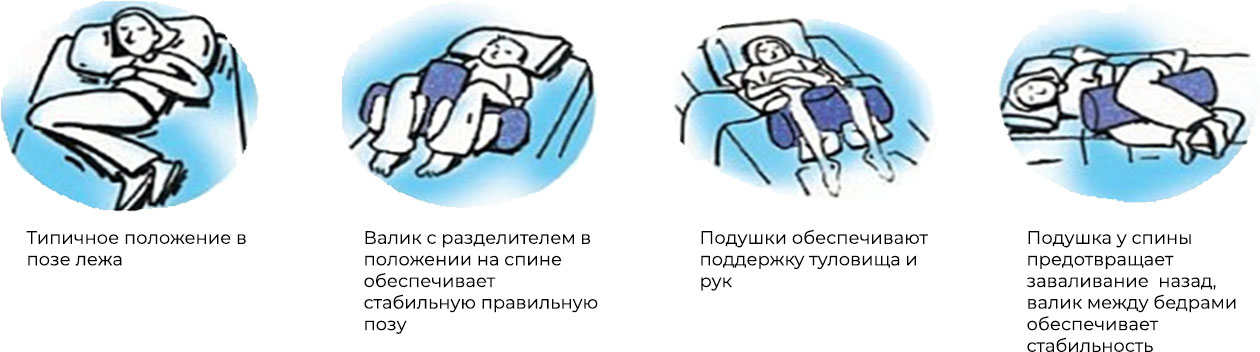
Позиционирование может быть организовано как с применением Технических средств реабилитации (ТСР), так и c применением валиков, просяных матрасов, подушек специальной формы.
Выполнение пассивных движений, растяжек .Растяжка включает в себя использование ортезов и шин, активно-поддерживающих и пассивных методов лежа на спине, стоя, стоя в вертикализаторе.
Грудная фиксация (корсетирование) рекомендуется для стабилизации положения и для стимуляции функциональной активности.
Фиксация шеи часто используется для поддержки головы для минимизации риска удушья в вертикальном положении, так как функция контроля головы часто отсутствует или не развита полностью.
Применение ортезов на верхние и нижние конечности используются для стимуляции функциональной активности и расширения диапазона движений. Для того чтобы использование ортезов было эффективным, их надо применять больше чем на 60 минут вплоть до целой ночи.
Минимальная частота занятий для растяжки и увеличения объема движений составляет 3-5 раз в неделю.
Минимальная частота эффективного использования ортезов – 5 раз в неделю.
В связи с невозможностью поддерживать себя в позе сидя и дефицитом активных движений даже в позе лежа, дети нуждаются и в организации ночного позиционирования.
Для поддержания активности рекомендуется использовать вспомогательное и адаптивное оборудование. Сильно могут помочь и устройства для регистрации движения глаз для улучшения общения. Некоторые лежачие пациенты могут безопасно принимать водные процедуры с соответствующей поддержкой головы, шеи и постоянным наблюдением.
Применение технических средств реабилитации является наиболее актуальным для организации постуральной коррекции.
Для профилактики нарастающей мышечной слабости (антигравитационные движения) рекомендуются игрушки с переключателями, легкие погремушки, оборудование для ванны, адаптированные кровати, вспомогательные приспособления для верхних конечностей, а также подъемники. Средства контроля окружающей среды и устройства для регистрации движения глаз для компьютеров и средств коммуникации
Прогулочные коляски с возможностью откидывания спинки назад вплоть до горизонтального положения и кресла с электроприводом, приводящиеся в горизонтальное положение/ наклонное положение, адаптированные сидения.
Реабилитация ходячих пациентов и принципы позиционирования детей со СМА
Основные цели и задачи: сохранение подвижности и нормального объема движений суставов, повышение выносливости, профилактика падений, сохранение и повышение мышечной силы. Улучшение функциональной активности и подвижности, повышение постурального контроля, профилактика сколиоза, и нестабильности тазобедренного сустава. а также улучшение равновесия и выносливости
Рекомендуются упражнения с аэробной нагрузкой и общеукрепляющие упражнения для ходящих пациентов со CMA.
Варианты включают плавание, ходьбу, езду на велосипеде, йогу, иппотерапию, греблю, эллиптические / кросс-тренажеры.
Программа упражнений должна разрабатываться и контролироваться физическим терапевтом или эрготерапевтом, знакомым со CMA. Оптимальная продолжительность аэробных упражнений не менее 30 минут
Минимальная частота: 2-3 раза в неделю, оптимальная: 3-5.
Поддерживайте гибкость посредством активного растяжения и включайте использование ортезов в соответствии с конкретными потребностями.
Рекомендуются некоторые виды упражнений на равновесие.
Ортезы нижней части тела на лодыжке и колене используются для осанки и поддержания функции;
Грудная фиксация может использоваться для улучшения осанки в сидячем положении.
Позиционирование
Постуральная (контроль равновесия) коррекция — это взаимодействие с ребенком, при котором ему помогают принять или придают оптимальные позы, способствующие предупреждению осложнений сниженной активности и стимуляции двигательного развития. По различным источникам позиционирование является компонентом рекомендованной стратегии реабилитации. Формируя положение тела и контролируя смену и чередование различных положений, мы оптимизируем мышечный тонус, активизируем сенсорное восприятие, предупреждаем контрактуры, поддерживаем и стабилизируем сегменты тела, создаем оптимальные условия для респираторной функции, снижаем риск аспирации, улучшение восприятия пространства, предоставляем возможности для повседневной деятельности и много других плюсов.
Позиционирование или постуральную коррекцию важно начать как можно раньше: до образования устойчивого патологического состояния, развития выраженной мышечной слабости, формирования патологических двигательных стереотипов, поз и контрактур.
Развивающиеся двигательные нарушения, включающие слабость, приводят к значительному ограничению активности ребенка. Ограничение активности, в свою очередь, приводит к снижению вентиляции легких, перистальтики кишечника, нарушениям выделительных функций, трофических нарушений, связанных с недостаточным питанием тканей, дистрофических процессов в мышечной и соединительной тканях, — и это все без учета генетической составляющей диагноза детей со СМА.
В результате ребенок частично или полностью зависим от родителей и окружения при самообслуживании (изменении положения тела, кормлении, пользовании туалетом и т. д.) коммуникации.
Тенденция к развитию контрактур может быть снижена правильным положением ребенка, способствующим сохранению нормального объема движения в суставах и в работе мыщц, что очень важно, учитывая генетические особенности диагноза, снижению болевого синдрома, патологических установок в конечностях и туловище.
Постуральная коррекция проводится как с целью профилактики формирования патологических позных установок, так и с целью лечебного воздействия.
Постуральная коррекция — режим, который предусматривает под собой регулярную смену положения тела. Иными словами, то, что не может сделать ребенок сам; делает плохо (например, не может самостоятельно сидеть долго и сидит с круглой спиной) или не делает совсем, может и должен помочь сделать родитель и ближайшее окружение.
Важно чтобы родитель не делал все полностью за ребенка, а, учитывая возможности ребенка, способствовал максимальному включению ребенка в процесс, например, пересаживания.
Что делать если ребенок совсем не может помочь, спросите вы? Здесь важным является не только коммуникация с ребенком на мобилизацию совместного участия, но и осознанное понимание и выстраивание нужной позы самим ребенком. Движение должно стать сознательным для человека со СМА.
Максимальное участие ребенка — один из основных принципов успешных занятий. Создание позы, время смены положения, время продолжительности нахождения в позе должно и может зависеть от различных аспектов: от оценки двигательных, функциональных особенностей и возможностей ребенка, клинического течения болезни, вида деятельности и активностей, поставленных целей и задач.
Составление режима — важный этап, и здесь родителям не обойтись.без помощи специалиста (например, физического терапевта или эрготерапевта) Решение о применении у данного пациента тех или иных вариантов позиционирования и изменения двигательного режима принимается в результате мультидисциплинарного обсуждения. Ключевой специалист, принимающий решение о выборе стратегии позиционирования, – специалист по двигательной реабилитации.
Следует понимать, что ни один из вариантов позиционирования не универсален, у любого положения имеются показания и противопоказания, все подбирается индивидуально. Задача специалистов заключается в подборе оптимальных в данном случае поз и обеспечении их чередования. Это позволяет избежать осложнений и безопасно провести раннюю активизацию и вертикализацию пациента. Позиционирование осуществляется с помощью подручных инструментов (валики, подушки и т.тп) технических средств реабилитации ( кресла-коляски, вертикализаторы, опоры для стояния и т.п.) так и без них.
Как правильно сформировать позу сидя у ребенка со СМА?
Далее мы поговорим о том, как правильно сформировать, позу сидя у ребенка с двигательными нарушениями.
Формирование правильной позы сидя является важным этапом двигательного развития ребенка с нарушениями в работе опорно-двигательного аппарата.
Ведь то, что для здорового человека является естественным, автоматическим действием — возможность сесть, сидеть самостоятельно, скорректировать позу, является порой недоступной опцией для ребенка с особенностями.
Поза сидя — это промежуточное положение в управлении человека своим телом. Ведь еще ни одному человеку не удалось из положения лежа встать, перед этим не сев.
От того, в какой позе ребенок сидит, будет зависеть, как он будет стоять и ходить. Поэтому важно ребенка посадить корректно. Бесспорно, решение этого вопроса требует профессионального подхода, т. к. качество решения этого вопроса поможет предупредить множество проблем (контрактуры, деформации, повышение тонуса, и т.п.).

Обычно этим занимается родитель, поэтому этот факт побудил меня осветить данную проблему. Намеренно опустим тему приобретения кресла, об этом мы поговорим в другом разделе.
Каким должно быть правильное кресло для ребенка?
Итак, кресло дома. Оно собрано, адаптировано по размерам ребенка, где ширина сиденья должна быть на 2 см. больше ширины таза, глубина сиденья должна быть на 2 см. меньше длины бедра и спинка отрегулирована по уровню плеч.
Между боковыми поддержками и туловищем должно быть расстояние 2 см, и они не должны давить в подмышки (устанавливаться они могут как симметрично, так и нет, зависит это от возможностей коррекции искривления). Что же касается высоты подлокотников, она должна быть отрегулирована таким образом, чтобы локти ребенка лежали под углом 90 градусов. Длина подножки должна быть равна длине голеней, так что бы стопы стояли на подножке под углом 90°.
Откиньте сиденье назад целиком, в положение отдыха. В таком положении легче правильно посадить ребенка и зафиксировать его таз ремнем.
Никогда не совершайте никаких манипуляций с ребенком, если коляска не поставлена на тормоза. Не сажайте ребенка без ортопедической обуви или туторов, это может пагубно сказаться на формировании опорности стоп и привести к прогрессирующей патологии стоп.
Отрегулируйте угол наклона подножки таким образом, чтобы пятка плотно встала на поверхность. Это стабилизирует позу ребенка и даст возможность большей активности корпуса и рук. Отрегулируйте спинку по отношению к сиденью и подножку по отношению к сиденью под углом 90°.
Не откидывайте изолировано спинку сидения, это приводит к снижению активности , стимуляции проявлений патологических рефлексов и приведению позы ребенка в позу отдыха.(когда ребенок лежит, на него не действует ни одна сила, поэтому мышцы разгружены и расслаблены. По сути нет разницы между лежа и сидя с разложенной спинкой).
Важно, чтобы таз и спина ребенка максимально плотно были прижаты к спинке кресла, а бедра плотно прижимались к сиденью и таз зафиксирован при помощи тазового ремня.
Использование тазового ремня необходимо при каждой посадке ребенка, так как это создает стабильную и безопасную позу, в которой ребенок может сидеть длительное время без последствий.
Ремень обеспечит правильное положение таза, не позволит ребенку смещаться вперед, обеспечит его безопасность. При слабом контроле корпуса и головы можете надеть жилетку (ее можно носить не более двух часов в день) и отрегулировать боковые поддержки.
Затем фиксируйте ноги ребенка при помощи держателей голени. Они позволяют ребенку двигать ногами, но при этом не дают возможность полностью разогнуть ногу, таким образом препятствуя стимуляции спастичности и помогают ребенку легче опустить стопу на подножку. Чтобы голова была по средней линии и не падала в сторону и назад, необходим подголовник. Его нужно так,отрегулировать, чтобы он находился на уровне со спинкой. Следите, чтобы подголовник не выдвигал голову ребенка вперед. Даже если ребенок хорошо держит голову, используйте подголовник (например, во время занятий). Это поможет ребенку удерживать себя в правильном положении и сориентирует его по средней линии.
Теперь стоит поговорить о наклоне кресла. Если ребенок хорошо контролирует свое тело, то сиденье можно вернуть в исходное положение. Если ребенок корпус самостоятельно не контролирует, то можно оставить коляску наклонно под небольшим углом, дабы помочь ему справиться с управлением своего тела. Теперь можно установить стол, он дает ребенку дополнительную площадь опоры для формирования активного положения сидя, усиления контроля головы, верхне-плечевого корпуса и в целом активности.
Итак, мы сидим! Стоит обратить ваше внимание на то, что поза сидя должна быть активной, поэтому не стоит использовать большое количество аксессуаров, чтобы надежно фиксировать тело ребенка в кресле. Но и не использовать их вообще нельзя. Все зависит в каждом конкретном случае от возможностей нашего пользователя кресла и определяется специалистом по подбору ТСР (технические средства реабилитации)или физическим терапевтом. Сидите на здоровье.!)))
Как правильно сформировать положение стоя у ребенка со СМА?
Положение стоя — это естественное, привычное для человека положение тела, выработанное в процессе длительной эволюции. Оно может являться рабочей позой, исходным и конечным положением для движений. Это самое сложное в организации и поддержании положение из всех статичных поз, т.к. изменение положение одного сегмента влечет изменение положений всех сегментов тела, что в целом меняет позу.
Подготавливать тело к принятию положения стоя (самостоятельной вертикализации) ребёнок начинает в возрасте около 5-6 месяцев – он занимает положение сидя с прямой спиной, уже может опираться на ноги с поддержкой, прыгать на коленях родителей. 10 месячный ребенок встает, подтягивая себя, и удерживает баланс. Около года ребенок делает первые шаги.
Эффективность и необходимость вертикализации в терапии деток со СМА трудно переоценить. Она необходима для детей, которые в силу особенностей диагноза и сопутствующих нарушений мало ходят или не способны ходить и стоять самостоятельно. Как активное, так и пассивное вертикальное положение тела в ТСР оказывает положительное влияние, это и формирование и укрепление ТБС (тазобедренных суставов), профилактика вывихов и подвывихов, формирование правильного угла изгиба проксимальной головки бедренной кости и её центрирование в вертлужной впадине; профилактика контрактур и сохранение нормального объема движений в суставах. Укрепление мыщц и предотвращение их укорачивания и возвращение нормальной анатомической длины, профилактика и устранение постуральных деформаций.
Обеспечение нормальной минерализации костей за счёт осевой нагрузки, что соответственно является профилактикой и поддержкой при лечении остеопороза. Укрепление и развитие силы мышц ног, спины и шеи .Развитие проприоцептивной функции за счёт формирования опорности на стопы, локти или ладони.
Не стоит забывать о таких положительных эффектах, как улучшение функций нервной, сердечно-сосудистой, дыхательной и пищеварительной систем, повышение познавательных способностей и улучшение общего самочувствия.
При стоянии тело занимает вертикальное положение, руки опущены вдоль туловища, голова держится прямо, ноги соприкасаются с опорной поверхностью подошвенной стороной стоп. Одним из условий сохранения равновесия тела человека в положении стоя является расположение центра тяжести тела непосредственно над площадью опоры.
Центр тяжести проходит (сверху вниз, если смотреть сбоку): спереди шейного отдела позвоночника; на уровне плечевых суставов; спереди грудной части; сзади поясничного отдела позвоночника; на уровне тазобедренных суставов; спереди коленных суставов; спереди голеностопных суставов. Если вертикаль этого центра выходит за пределы площади опоры, то равновесие нарушается, и тело падает. Кроме того, положение стоя можно сохранить только тогда, когда подвижные друг относительно друга сегменты тела, входящие в состав тела, удерживаются при помощи напряжения мышц и связок в закрепленном состоянии. Для поддержания положения стоя используются, так называемые, антигравитационные мышцы.
Когда нельзя стоять? Есть очень мало противопоказаний к стоянию. Однако дети с ортопедическими или медицинскими осложнениями, такими как: заживление переломов, выраженный остеопороз, вывих тазобедренных суставов, контрактуры коленных и голеностопных суставов, могут быть временно лишены поддержания позы стоя до решения данных проблем.
Автор статьи: Воробьева Екатерина Сергеевна — реабилитолог, физический терапевт, специалист по постуральному менеджменту, специалист по подбору технических средств реабилитации.
Данный материал носит исключительно информационный характер и не может служить рекламой. Рекомендации относительно индивидуального применения любого лекарственного препарата или назначения лечения следует получать у вашего лечащего врача.




