В материале, подготовленном на основе выступления «Ортопедический контроль и хирургическая коррекция деформации позвоночника при СМА» доктора медицинских наук, руководителя клиники патологии позвоночника и редких заболеваний «РНЦ «ВТО» им. акад. Г.А. Илизарова» Сергея Олеговича Рябых рассказывается об основных проблемах и подходах к хирургической коррекции и ортопедическом контроле у пациентов с нейромышечными заболеваниями.
Ортопедический контроль и хирургическая коррекция деформации позвоночника при СМА
Основные задачи реабилитации пациентов со СМА с помощью комплексного междисциплинарного подхода, единой команды медицинских специалистов, совокупности доказательных методов устранить угрожающие для жизни проблемы, связанные с деформацией позвоночника, нижних конечностей, и повысить качество жизни пациента и его двигательные возможности.
Существует правильный алгоритм действий команды врачей, который включает в себя:
- Оценку проблем конкретного пациента.
- Клиническую и синдромальную оценку человека со СМА, а также риски того или иного лечения и реабилитации.
- Профилактику развития различных нарушений и деформаций.
- Место хирургии, показания и тактика коррекции деформаций.
- Результаты операции и возможные послеоперационные осложнения.
Все начинается с оценки функционального уровня конкретного ребенка со спинальной мышечной атрофией.
Обычно это ребенок с крайне низким функциональным двигательным уровнем, у которого есть деформации грудной клетки и нижних конечностей, есть контрактуры (ограничение пассивных движений в суставе, то есть такое состояние, при котором конечность не может быть полностью согнута или разогнута в одном или нескольких суставах).
Контрактуры препятствуют вертикализации пациента. При СМА также есть патология осевого скелета, которая приводит не просто к нарушению позиций сидя, но и приводит к тяжелым функциональным осложнениям этого заболевания, которые являются жизнеугрожающими.
В результате пациент ухудшается не из-за СМА, а из-за развития тяжелых ортопедических функциональных проблем, которые приводят к респираторным, кардиологическим осложнениям, а также к нарушению питания и работы ЖКТ.
Таким образом, при СМА деформации скелета и позвоночника являются не косметической, а потенциально жизнеугрожающей проблемой, что обязательно нужно учитывать при работе врачей. Деформации нарушают геометрию туловища, влияют на работу сердца, механизмы дыхания, вертикализацию.
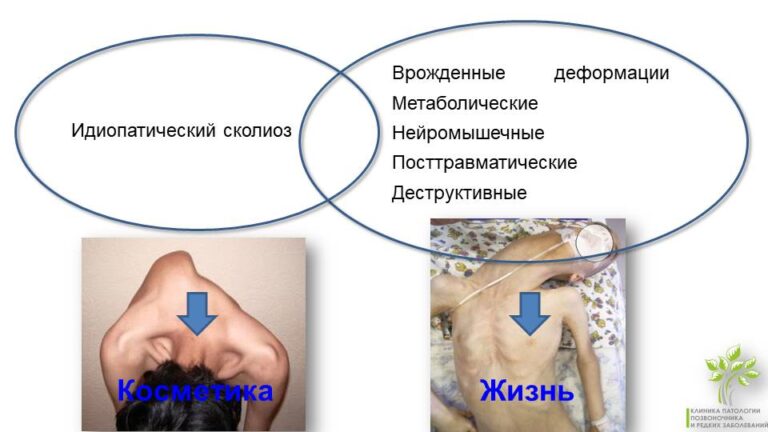
Существует еще идиопатический сколиоз – это самая частая, наиболее встречаемая деформация, он есть у 2–4% детей в возрасте от 10 до 16 лет, и является косметической, а не жизнеугрожающей деформацией. Так что дальше мы будем говорить о деформациях, которые распространены значительно меньше сколиоза.
Основные системные проблемы, связанные с ортопедической и хирургической поддержкой пациентов со СМА
Из 250 000 публикаций, посвященных нейромышечным заболеваниям, всего один процент и даже одна десятая процента публикаций относится к хирургическим проблемам. Это означает, что информации, которая могла бы помочь ортопедам и хирургам при работе с пациентами со СМА, крайне мало.
Очень сложно прогнозировать и число пациентов со СМА, которым потребуется ортопедическая и хирургическая помощь. Существующие статистические схемы контроля на территории Российской Федерации не позволяют прогнозировать, какое количество нейромышечных сколиозов необходимо оперировать в течение года по одной простой причине – у нас все деформации позвоночника кодируются как деформирующиеся дорсопатии (общее название для дегенеративно-дистрофических заболеваний позвоночника, околопозвоночных тканей). Начиная с нарушения осанки, заканчивая тяжелыми структуральными сколиозами.
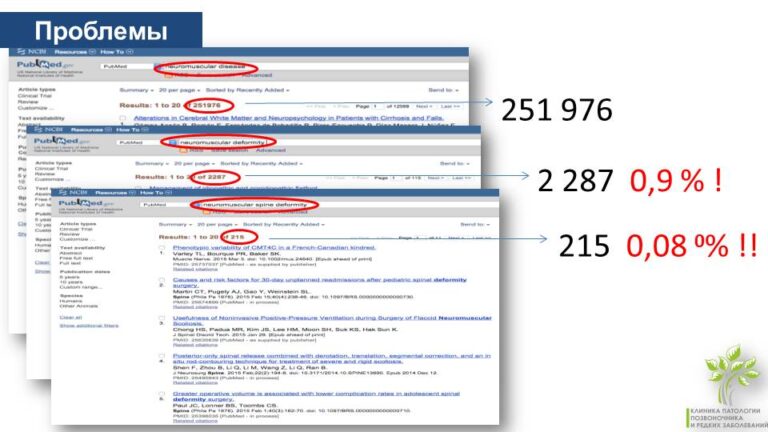
В результате только избранные эпидемиологические исследования, которые мы провели в Северо-Западном и в Уральском регионах показали, что доля любых нейрогенных деформаций составляет около 10 процентов от общего числа деформаций.
Вторая проблема связана с расстояниями. Россия – огромная страна, но я не могу назвать ни одного отделения в федеральном учреждении, кроме нашего, где бы занимались лечением пациентов с нейромышечными заболеваниями. В результате пока не сформирована школа врачей – специалистов по нейромышечным заболеваниям, отсутствуют и центры с доказанной эффективностью реабилитации особенно для взрослых пациентов со СМА.
От глобальных проблем переходим к более узким. Они влияют на работу с конкретным пациентом.
Недооценка «двигательного потолка» реабилитации. И врачи, и родители детей со СМА могут недооценивать «двигательный потолок» реабилитации, не ставят конкретных важных и возможных для их ребенка целей. В результате врачи могут просто не понимать, какую задачу должна решить операция или курс реабилитации, как могут повыситься качество жизни пациента и его функциональные возможности.
С другой стороны, сосредоточившись на оперативном решении конкретной деформации, можно упустить из виду другие проблемы, которые несут угрозу жизни для человека со СМА.
Речь идет, прежде всего, о респираторных, кардиологических проблемах и проблемах с ЖКТ, которые нужно частично решать до проведения операции.
Помимо этого у пациентов со СМА всегда повышенный риск операции из-за атипичных деформаций и функциональных проблем, которые должны учитывать ортопеды: остеопороз, дисбаланс, нередко варианты миелопатии (общая неврологическая патология, которая выражается в системном поражении различных участков спинного мозга) на вершине деформации. Поэтому многие ортопеды не очень хотят делать операции пациентам со СМА
Алгоритм реабилитации пациентов со СМА
Выше мы уже говорили о правильном алгоритме принятия решения для всей междисциплинарной команды реабилитации, которая сопровождает пациента со СМА, сейчас же остановимся на роли хирурга в работе с пациентом.
С точки зрения клинической оценки в отношении оценки синдромального статуса есть пять основных позиций. Они позволяют хирургу говорить на одном языке с родителями
1. Хирургу надо понимать, какие есть аспекты патологии позвоночника, и что он будет делать.
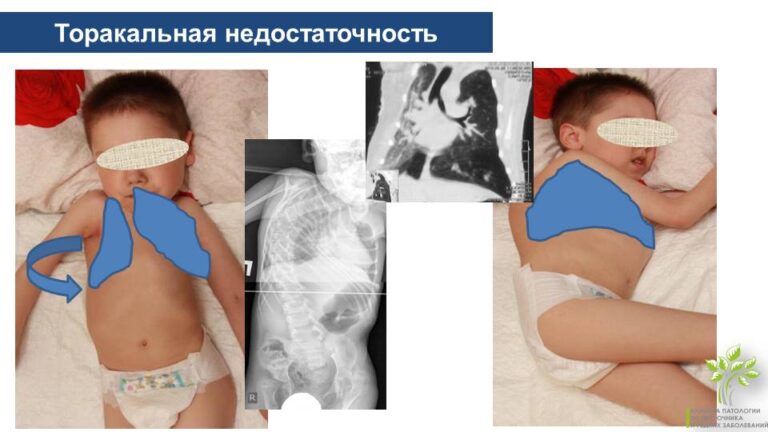
2. Нужно учитывать синдром торакальной недостаточности (невозможность грудного каркаса поддерживать нормальную функцию легких и их рост, гипоплазия легочной ткани из –за рестриктивных (ограничивающих) причин за счет уменьшенной в объеме ригидной деформированной грудной клетки с низкой потенцией к одностороннему (гемиторакс) или двустороннему росту. Проще говоря, из-за деформации уменьшается объем грудной клетки, и у легких ребенка нет места для достаточного роста и развития.
3. Важно помнить, что любая деформация грудной клетки с нарушением ее объема вызывает грубые функциональные, а иногда и анатомические нарушения
4. Важно помнить о синдроме соматических (телесных) нарушений у пациентов со СМА.
5. Низкий нутритивный статус также характерен для детей с нейромышечными заболеваниями из-за разнообразных проблем с питанием и усвоением пищи.
6. Стато-динамический дисбаланс. Человек со СМА и другими нейромышечными заболеваниями с трудом удерживает или не может удержать вертикальное положение тела, что следует учитывать при ортопедической и хирургической коррекции пациентов со СМА.
Основные ортопедические проблемы у пациентов со СМА
В 2017 году мы проанализировали не менее 26 пациентов со СМА по основным параметрам деформации позвоночника, перекоса таза, функциональному статусу, нарушению функции внешнего дыхания.
У людей со СМА очень много тяжелых деформаций позвоночника от 70 до ста градусов (средняя величина деформации — 92 градуса, чуть больше прямого угла). Была также обнаружена очень четкая корреляция степени деформации позвоночника с функциональным классом по классификации FIM. (Шкала функциональной независимости FIM включает 18 пунктов, при этом пункты 1-13 отражают состояние двигательных функций, а пункты 14-18 — состояние интеллектуальных функций. Каждая из указанных функций оценивается по семибальной шкале. Таким образом, суммарная оценка по шкале FIM может составлять от 18 до 126 баллов: чем ниже суммарная оценка FIM, тем в большей степени пациент зависим от окружающих в повседневной жизни).
В пятой группе по шкале FIM превалировали тяжелые деформации с фронтальным перекосом таза и с деформацией грудной клетки.
Нарушение объемных показателей грудной клетки со снижением Индекса асимметрии грудной клетки было на уровне 83. То есть это были пациенты со очень низкими параметрами.
У пациентов со СМА также был выявлен синдром соматических нарушений, которые проявляются в виде функциональных проблемам, видимых при компьютерной томографии легких в виде зон ателектазов (спадение такни лёгкого) и гипостазов (застоя) легких.
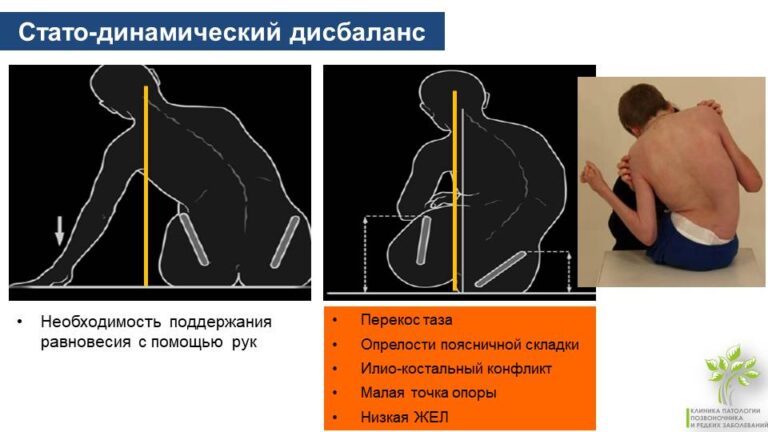
У пациентов со СМА также часто встречается практически тотальный сагиттальный дисбаланс, то есть невозможность удерживать прямое и симметричное положение тела, и остеопения (это потеря плотности и массы кости) из-за того, что кости отвыкают от регулярных нагрузок и становятся слабыми и хрупкими.
Кроме того, различные деформации позвоночника приводят к осложнениям основного заболевания (СМА):
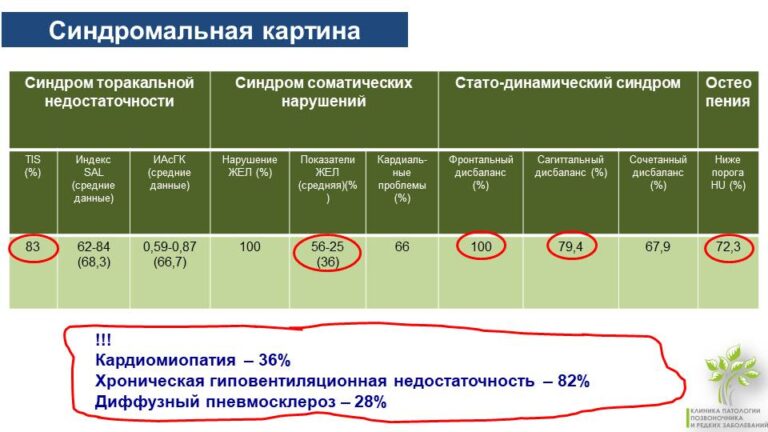
- Кардиомиопатия (Определение «кардиомиопатии» является собирательным для группы идиопатических (неизвестного происхождения) заболеваний миокарда). Кардиомиопатия появляется у пациентов со СМА из –за деформации грудной клетки и недостатка места для внутренних органов.
- Хроническая гиповентиляционная недостаточность (недостаточная вентиляция лёгкого или его доли).
- Диффузный пневмосклероз (заболевание, характеризующееся разрастанием в легком соединительной ткани, которая заменяет собой легочную ткань).
Роль пульмонолога в междисциплинарной команде для пациентов со СМА
Поскольку ведущие сопутствующие проблемы при деформации позвоночника у пациентов со СМА — респираторные, очень важно при разработке плана ортопедической или хирургической коррекции для пациентов со СМА получить подробное заключение пульмонолога. Нужно понимать, что заключение пульмонолога – это не фраза «оперативное лечение не противопоказано». Хирургам и ортопедам нужна информация, которая поможет прогнозировать, как пациент перенесет операцию, насколько вероятны осложнения в ранний послеоперационный период.

Для этого врачам нужно четко понимать степень функционального состояния легких и необходимость коррекции. Хирургам –ортопедам нужны данные ночной пульсоксиметрии или кардиореспираторного мониторинга, а в ряде случаев врачи очень четко оценивают динамику на фоне применения неинвазивной масочной вентиляции, откашливателей и мешка Амбу.
Масса тела и рост
Следующие показатели, важные для успешной ортопедической и хирургической коррекции, это показатели индекса массы тела и роста. За основу берется Индекс массы тела, который высчитывается по формуле: вес человека в килограммах, деленный на квадрат его роста в метрах. Если этот показатель меньше 12, то стоит перенести операцию на более позднее время. При принятии решения важно учитывать также наличие сопутствующих кардиологических и респираторных проблем.
Деформации позвоночника у пациентов со СМА
Очень часто у пациентов с нейромышечными заболеваниями деформации позвоночника и грудной клетки развиваются аутохтонно (самопроизвольно), и прогрессирует вне зависимости от внешних воздействий, кроме вертикализации и ортезирования. Иными словами без ортопедической коррекции деформация у пациентов со СМА и другими нейромышечными заболеваниями будет прогрессировать, а состояние человека и качество его жизни будут ухудшаться.
Происходит это в частности потому, что у людей со СМА пассивная мускулатура не может компенсировать отклонение осевого скелета в пределах 20 градусов, а активная — в пределах 40. Полноценный мышечный корсет при СМА отсутствует, развитие мышц либо не происходит вообще, либо оно ассиметрично. В результате человек с нейромышечным заболеванием постоянно находится в типичной позе с нарушением симметричной позиции сидя и неправильной вертикализации.
В результате помимо ортопедических проблем у человека со СМА органы брюшной полости поднимают диафрагму вверх, и это приводит к снижению жизненной емкости легких.
Поэтому ортопедическая оценка состояния пациента начинается с выявления патологий осевого скелета. Чаще всего они связаны с ведущей поясничной дугой, с деформацией таза в двух плоскостях, с торсионными изменениями (торсионная деформация позвонков предполагает «скручивание» позвонков вокруг задней продольной связки).
При принятии решения о способе коррекции деформации позвоночника учитывается не только ее выраженность, степень сопутствующих ограничений у пациента, но и уровень его мобильности, а также мнение всей команды специалистов-медиков.
Деформация грудной клетки и таза у пациентов со СМА
В норме у здоровых детей грудная клетка растет симметрично, и внутри нее есть место для развития и созревания легочной ткани, которое происходит, по исследованиям Боба Кэмпбела, в 7- 8 лет.
Если правильная ортопедическая коррекция проведена до этого возраста, то можно рассчитывать на поддержание объема легочной ткани и на гиперплазию (размножение клеток и образовании новых тканевых структур) легочной ткани.
Если объем грудной клетки восстановлен или улучшен в более старшем возрасте, можно рассчитывать только на перераздувание легочной ткани, то есть у пациента останутся определенные респираторные проблемы.
У людей со СМА изменяется и позиция таза, которая является ключевой для поддержания баланса и для прогнозирования тактики хирургического лечения.
У пациентов со СМА распространен верхнетазовый баланс за счет деформации позвоночника. Нижнетазовый баланс более характерен у пациентов с церебральным параличом.
Ортопедическая профилактика для пациентов со СМА
Выше уже упоминались четыре основные позиции, которые позволили значительно продлить продолжительность жизни и увеличить качество жизни пациентов со СМА: дыхательная поддержка, питания, ортопедический контроль, поддержание мышечной силы
Для оценки функционального состояния пациентов применяются две классификации — FIM и GMFM (Шкала оценки глобальных моторных функций). Они не всегда подходят именно для ортопедов, но помогают сформировать общий консенсус при врачебной оценке состояния пациентов с нейромышечными заболеваниями, а также при формировании реабилитационной программы.
По степени тяжести все пациенты делятся на лежащих, сидячих и амбулаторных (способных ходить).
Такая классификация приведет к согласию и врачей и родителей пациентов при разговоре о реабилитации человека и тех важных аспектах, на которые надо обращать внимание.
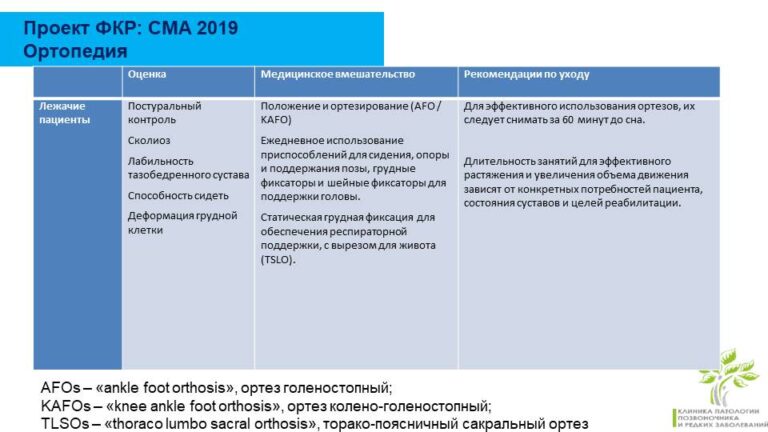
Реабилитация лежачих пациентов
В хирургии больший акцент делается именно на тяжелых лежачих пациентов.
Главное, на что стоит обратить внимание;
– это ортезирование нижних конечностей;
– это контроль позы осевого скелета либо за счет использования функциональных колясок, либо за счет использования ортезов;
— это четкие принципы ортезирования;
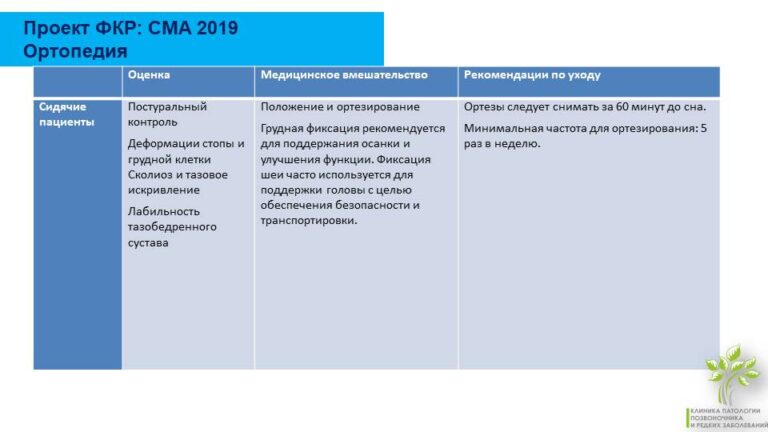
Реабилитация сидячих пациентов
Основные вещи, на которые направлена реабилитация, это контроль положения тела и позиции головы.
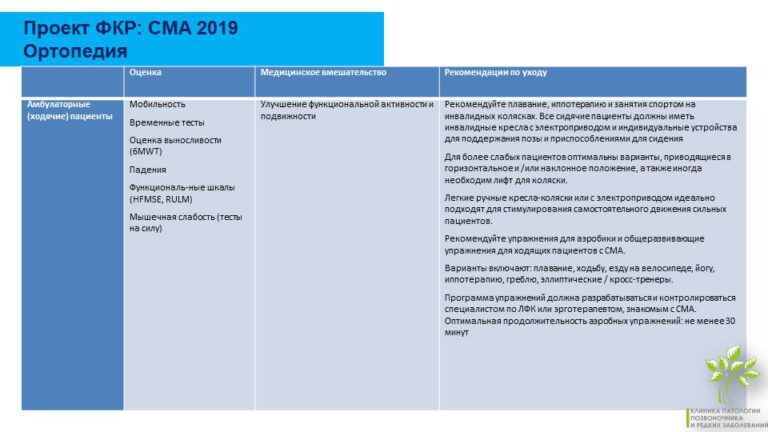
Реабилитация амбулаторных пациентов
Усилия врачей направлены на максимальное сохранение мобильности.
Теперь скажем несколько слов о самых распространенных методах реабилитации.
Ортезирование — раздел комплексной медицинской реабилитации больных с последствиями травм и нейромышечными заболеваниями.
Ортезирование включает в себя использование различных технических средств реабилитации. Еще в публикации 1981 гола говорится, что этот метод позволяет отсрочить хирургическое лечение и отодвинуть бурное прогрессирование деформации, но его нельзя рассматривать как самостоятельный метод лечения.
Главная задача постурального менеджмента – это правильный подбор специалистом ТСР с целью предотвращения перекоса таза, сохранения правильной позы и верная оценка степени коррекции тех или иных функциональных нарушений и соответствующим образом подбирал ТСР.
По рекомендациям 2007 года, все корсеты для детей со СМА должны быть с абдоминальным (в районе брюшной полости, живота) окном. Это уберегает от резкого прогрессирования деформации, но не останавливает и не лечит сколиоз.
Рекомендации 2017 года говорят об использовании грудо-поясничных корсетов с опорой на таз для поддержания нужной позы и дыхательного объема, но они в отдаленной перспективе не приостанавливают развитие деформации позвоночника.
При ранних формах деформации у пациентов со СМА используются корсеты в сочетании с сидением, особенно при неадаптированных технических средствах.
Главная цель использования таких корсетов и ортезов — поддержание позы, поддержание легочного объема и снижения вероятности декомпенсации (нарушение нормального функционирования отдельного органа, системы органов или всего организма, наступающее вследствие исчерпания возможностей или нарушения работы приспособительных механизмов к патологическим изменениям).
Вот короткий базовый алгоритм ортопедической помощи при сколиозе:
При сколиозе до 20 градусов врач наблюдает за ситуацией. При сколиозе более 15-20 градусов в зависимости от возраста и типа мы уже говорим о рекомендации корсетов. Больше 50 градусов — необходимо хирургическое вмешательство
Показания к оперативному вмешательству
Решение о хирургическом вмешательстве или невмешательстве больше связано не с возрастом ребенка, а с индексом массы тела и костного роста. Например, если мы говорим про нестабильность тазобедренного сустава, то хирургическое лечение контрактур верхних и нижних конечностей по последнему европейскому гайдлайну следует рассматривать тогда, когда есть выраженная боль или ухудшение функций, которые препятствуют вертикализации.
Если говорить о деформации стоп, то относительным показанием является только невозможность использования стандартной обуви. При этом надо очень четко рассчитывать все риски.

В каких случаях можно говорить о том, что операция нужна?
Она необходима для стабилизации дыхательных нарушений или остановки их ухудшения, для восстановления вертикального положения, улучшения манипулирования руками, улучшение качества и возможно продолжительности жизни.
Существуют и ограничения для хирургической коррекции, когда операция нужна, но невозможна до тех пор, пока не будет решены ряд проблем. К ним относятся:
- белково-энергетическая недостаточность тяжелая, с индексом массы тела меньше 12
- выраженные показатели остеопении, при которых крайне высокий риск имплантозависимых осложнений. Проще говоря, нестабильности конструкции за счет слабости костной ткани.
Важную роль при оценке рисков так же играют постуральный менеджмент, необходимость обезболивание, нутритивная поддержка и показания для гастростомы.
Отдельно нужно сказать про системы, способные расти вместе с пациентом со СМА.
При принятии решения об их установке учитывается возраст ребенка и возможный рост и развитие легких, степень контрактур нижних конечностей, которые приводят либо к долгой укладке пациента на операционный стол, либо одновременно делать хирургические манипуляции в разных частях тела пациента.
Вот несколько примеров таких систем и операций.
Система двойных растущих стержней — операция проводится через два небольших разреза с минимальным скелетированием мышц, когда врач заходит либо под мышцы, либо в межмышечном промежутке практически неинвазивно ставит эту конструкцию закрытым проведением стержней. Такая система подразумевает этапную дистракцию (постепенное удлинение конструкции) в процессе роста ребенка. Система рекомендована пациентам до 11-12 лет по международным гайдлайнам.
Эти системы показывают коррекцию перекоса таза и увеличение объемных показателей грудной клетки. Но при установке таких систем достаточно высок и риск осложнений, связанные с инфекцией в ране при гипотрофии (хроническое расстройство питания и пищеварения у детей раннего возраста, характеризующееся развитием истощения с дефицитом массы тела по отношению к длине.) или проблемами с имплантами.
Стоит отметить, что иногда задача хирургической коррекции не абсолютная коррекция деформации, а восстановление баланса для того, чтобы человек, например, мог гармонично и в правильной позе сидеть. Такая операция проводится по возможности с сохранением мышц, особенно дистального отдела позвоночника. Верхний грудной отдел при таких коррекциях сохраняется еще и для того, чтобы не ослаблять мышцы задней группы мышц шеи и сохранить контроль позиции головы.
Я предпочитаю в своей практике винтовые системы с мощной опорой на таз, которые позволяют прийти к стабильной фиксации с минимальным риском имплантозависимых осложнений.
В ряде случаев эта схема невозможна вообще. Тогда возникают варианты выбора, когда приходится изобретать нестандартные решения.
Например, ребенок 11 лет с тяжелой белково-энергетической недостаточностью при СМА 2, очень выраженная дуга с гипотрофией. Невозможно поставить конструкцию на выпуклой стороне деформации. Риски пролежней и нестабильности конструкций крайне высоки.
В результате хирурги поставили закрытую систему с двух сторон. Видно два небольших доступа. На картинке видна разница до и после операции. У девочки произошло уменьшение зоны гипоэктазов (спадение объема части или целого легкого вследствие нарушения вентиляции) через две недели после операции. И это основная польза от оперативного лечения.
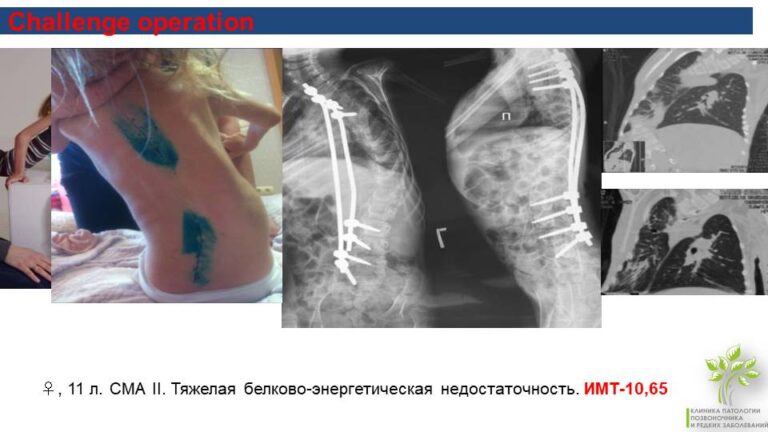
Результатами успешных операций стали улучшение баланса туловища, стабилизация или увеличение жизненной емкости легких (это видно на КТ), уменьшение зоны ателектазов и гипоэктазов. В результате пациент стабилизируется и переходит на другой функциональный уровень.
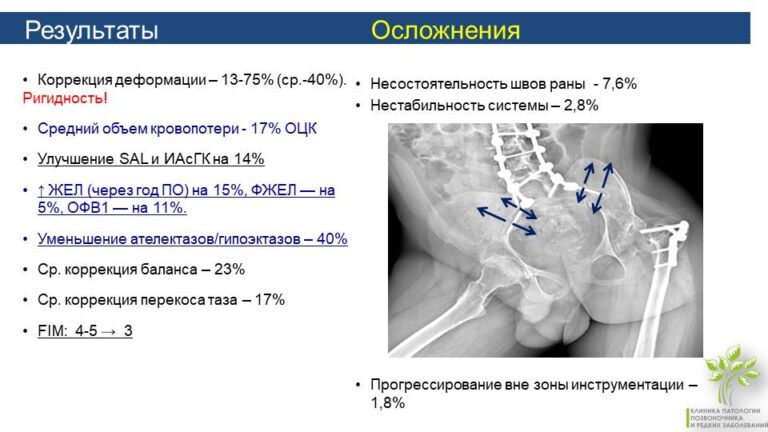
Осложнения после хирургической коррекции у пациентов со СМА
Число осложнений после операции у пациентов со СМА достигает 10 процентов. Ниже кратко упомянем основные осложнения.
Резорбция (процесс разрушения костной ткани при непосредственном участии остеокластов), особенно при остеопении. Уменьшить риск этого осложнения можно лечением у эндокринолога и остеолога, тщательной подготовкой пациента к операции.
Несостоятельность (расхождение краев) раны – проблема, успешно решается хирургически.
Прогрессирование вне зоны инструментации. Встречается крайне редко при применении винтовой фиксации.
Оценка результатов хирургической коррекции у пациентов со СМА
Шестнадцатилетний анализ пациентов со СМА, которые наблюдались в течение 11 лет послеоперационного периода, показал у них улучшение вентиляционных показателей.
Исследования турецких медиков, сделавших обзор 198 публикаций за 26 лет, подтвердили, что спинальная фиксация улучшает качество жизни с уровнем рекомендации C, что является достаточно валидным (приемлемым) показателем.
Проблемы врачей и пациентов со СМА при хирургической коррекции
Проблемы пациентов связаны с огромными деформациями, при которых не очень понятно, куда можно обратиться за качественной помощью.
Проблемы хирургов связаны с высоким риском различных осложнений, который не всегда понимают родители и коллеги. Например, не все специалисты понимают, зачем хирургам большое количество дообследований пациента со СМА при принятии решения о возможности или невозможности операции.
Есть определенные сложности с техническим сопровождением пациентов со СМА, когда в больнице нет откашливателя или аппарата НИВЛ.

Часто у пациентов со СМА встречается сочетание запущенных деформаций с респираторными проблемами, Но даже при таких условиях при соблюдении соответствующего режима и нахождения общего языка с родителями и пациентом, удается стабилизировать человека со СМА.
Еще раз отмечу, что хирургическая коррекция или ведение пациентов со СМА — не самостоятельная технология, а этап комплексной мультидисциплинарной реабилитации при СМА.
Данный материал носит исключительно информационный характер и не может служить рекламой. Рекомендации относительно индивидуального применения любого лекарственного препарата или назначения лечения следует получать у вашего лечащего врача.




