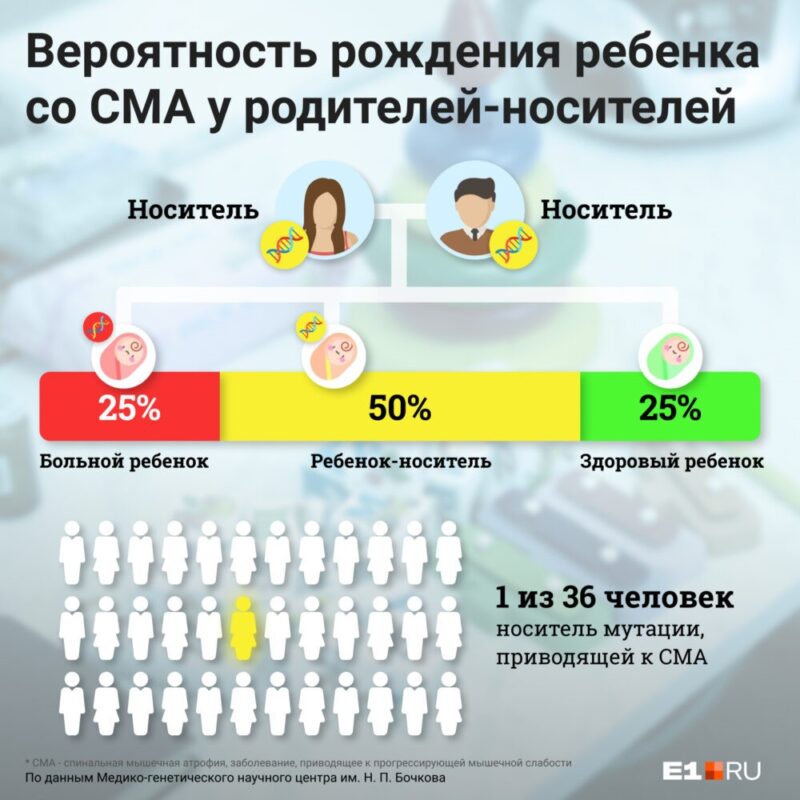
Международные и российские рекомендации по ведению больных СМА
В статье, подготовленной на основе вебинара «Международные и российские рекомендации по ведению больных СМА»), рассказывается о клинических рекомендациях по лечению спинальной мышечной атрофии и сопутствующих заболеваний.